Välikarsinsyöpä: mikä se on, oireet, hoito, ennuste
Sisältö
- Mikä on välikarsinasyöpä?
- Merkit ja oireet
- Syyt
- Epidemiologia
- Diagnostiikka
- Analyysit ja visualisointi
- Hoito
- Ennuste
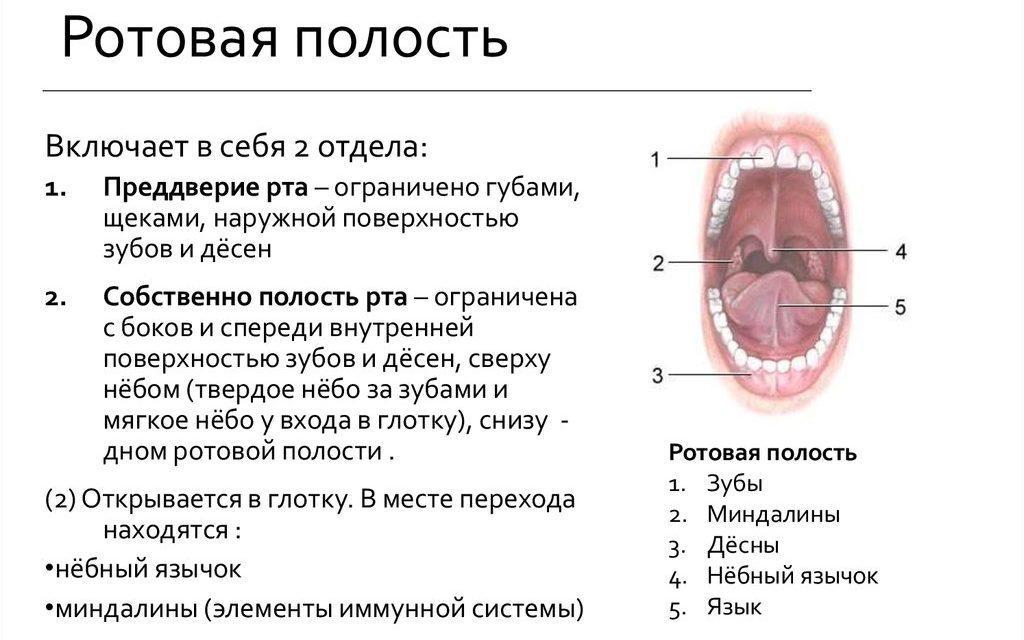
Mikä on välikarsinasyöpä?
Välikarsina on ontelo, joka erottaa keuhkot muista rintakehän rakenteista. Tyypillisesti se on jaettu kolmeen pääosaan: etuosan välikarsinaan, takaosan välikarsinaan ja keskelle. Välikarsinan rajoihin kuuluvat yläpuolella oleva rintakehä, kalvo alla, selkä takana, rintalastat edessä ja keuhkopussit sivuilla. Välikarsin onteloon sisältyvät rakenteet ovat sydän, aortta, ruokatorvi, kateenkorva ja henkitorvi.
Välikarsinsyöpä voi kehittyä rakenteista, jotka sijaitsevat anatomisesti välikarsinan sisällä tai ulottuvat poikki mediastinum kehityksen aikana sekä etäpesäkkeet tai pahanlaatuiset kasvaimet, joita esiintyy muissa osissa runko.
Merkit ja oireet
Usein välikarsinasyövän oireet voivat puuttua. Kasvaimia havaitaan yleensä rintakehän röntgenkuvauksessa, joka on määrätty diagnosoimaan toinen terveydentila.
Jos oireita kehittyy, se johtuu usein siitä, että kasvain painaa ympäröiviä elimiä. Oireita voivat olla:
- yskä;
- hengenahdistus;
- rintakipu;
- kuume / vilunväristykset;
- yöhikoilut;
- veren yskiminen;
- selittämätön laihtuminen;
- turvonneet imusolmukkeet;
- hengityselinten lohko;
- käheys.
Syyt
Mediastinal -syöpää on monia erilaisia. Niiden sijainti mediastinumissa voi edelleen määrittää tämän tyyppisten karsinoomien syyt.
Etummainen välikarsina.
- kateenkorvan karsinooma.
Kateenkorvan karsinooma on harvinainen mutta aggressiivinen varhainen metastaattinen syöpä, joka on peräisin kateenkorvan epiteelisoluista. Se on myös yleisin etuosan välikarsinan syöpä, joka voidaan myöhemmin erottaa okasolusyöväksi, basaloidikarsinoomaksi, mukoepidermoidikarsinooma, lymfoepiteliooman kaltainen karsinooma, sarcomatoidikarsinooma, kirkas solusyöpä, adenokarsinooma, NUT-karsinooma ja erilaistumaton karsinooma.
- Sukasolujen kasvaimet.
Yleisin sukusolujen pahanlaatuisten kasvainten paikka on sukurauhasten; niitä voi kuitenkin esiintyä myös solunulkoisissa metasissa. Mediastinum on tunnetuin solunulkoisten solujen kasvainten paikka. On ehdotettu, että niitä syntyy näissä paikoissa epänormaalin solumuutoksen vuoksi alkion syntymisen aikana. Aikuisilla 10-15% kaikista välikarsina kasvaimista on itusolukasvaimia, kun taas lapsilla noin 25% kasvaimista on alkion solukasvaimia. Näistä sikiösolukasvaimista 30-40% on pahanlaatuisia ja niitä esiintyy pääasiassa miehillä. Jos mediastinaalinen kasvain löytyy alkion soluista, primaariset kivesten tai munasarjojen kasvaimet on suljettava pois, koska välikarsina voi olla etäpesäkkeiden paikka. Sukusolukasvaimia ovat seminoomat (joita kutsutaan dysgerminoomaksi naisilla), alkion karsinooma, keltuaisen säkkikasvain, koriokarsinooma, kehittymättömät ja kypsät teratoomat. Aikuisia kivesten teratoomia pidetään pahanlaatuisina, ja ne voivat levitä etäpesäkkeisiin välikarsinaan. Muita itusoluista peräisin olevia välikarsina-kasvaimia ovat itusolusekoitetut kasvaimet, alkion solukasvaimet kiinteä pahanlaatuinen somaattinen kasvain ja kasvaimet alkion soluista, joihin liittyy hematologinen pahanlaatuinen kasvain kasvain.
— Lymfooma.
Primaarinen välikarsinan lymfooma on suhteellisen harvinainen kasvain. Yleensä havaitaan vanhemmilla naisilla ja miehillä. Yleisimmät primaarisen lymfooman tyypit, jotka ilmenevät välikarsina ovat solmua sklerosoiva Hodgkinin lymfooma ja primaarinen suuri B-solulymfooma välikarsina. Muita ovat limakalvon imukudoksen marginaalivyöhykkeen ekstranodaalinen lymfooma (MALT-lymfooma), muut kypsät B-solut lymfoomat, T-lymfoblastinen lymfooma / leukemia, anaplastinen suurisoluinen lymfooma ja muut harvinaiset kypsät T-solut ja NK-solut lymfoomat Hodgkinin lymfoomat (muut tyypit). Sekundaariset välikarsina -lymfoomat, joita esiintyy muualla kehossa ja metastasoituvat välikarsinaan, ovat yleisempiä kuin primaariset välikarsina -lymfoomat.
- välikarsinaalin kilpirauhassyöpä.
Yleensä hyvänlaatuisia, niistä voi tulla syöpä.
Takana oleva välikarsina.
- Välikarsinan neurogeeniset kasvaimet.
Ne ovat peräisin hermosoluista missä tahansa, mutta niitä esiintyy yleensä välikarsina. Nämä neurogeeniset kasvaimet muodostavat yli 60% posteriorisen välikarsinan kasvaimista, esiintyy enimmäkseen lapsilla ja voivat saavuttaa suuria kokoja ennen tuloaan oireinen. Noin 30% neurogeenisistä kasvaimista on pahanlaatuisia. Niillä on laaja valikoima sekä kliinisiä että patologisia oireita, jotka luokitellaan solutyypin mukaan. Ne ovat yleisin neurogeenisen välikarsinsyövän syy ja ne luokitellaan hermovaippojen kasvaimet (schwannomas ja neurofibromas), niistä tulee harvoin syöpiä. Ganglionisolukasvaimet (neuroblastooma ja ganglioneuroblastoomat) ovat pahanlaatuisia kasvaimia, joita esiintyy pääasiassa lapsilla. Paraganglioniset solukasvaimet (feokromosytoomat ja paraganglioomat).
Keskimmäinen välikarsina.
— Kilpirauhasen syöpä.
Metastaaseja kilpirauhassyöpä voi levitä keskikokoiseen välikarsinaan.
Lue myös:Myelodysplastinen oireyhtymä
- välikarsinaalin kilpirauhassyöpä.
Yleensä hyvänlaatuinen, mutta joskus pahanlaatuinen.
- Metastaattinen keuhkosyöpä.
Keuhkosyöpä voi metastasoitua välikarsinaan suoralla laajentumisella tai etäpesäkkeellä imusolmukkeisiin.
— Ruokatorven karsinooma.
Ruokatorven syöpä myöhemmässä vaiheessa voi ilmetä massana välikarsina.
Epidemiologia
Välikarsinsyöpä on yleensä harvinaista. Ne diagnosoidaan yleensä 30–50 -vuotiailla potilailla, mutta ne voivat kehittyä missä tahansa iässä mistä tahansa kudoksesta, joka sijaitsee mediastinumissa tai kulkee sen läpi. Lapsille kehittyy yleensä posteriorinen välikarsinsyöpä ja aikuisille yleensä välitulehdus. Ilmaantuvuus on sama miehillä ja naisilla, mutta voi vaihdella syövän tyypin mukaan.
Diagnostiikka
Yksityiskohtainen historia ja fyysinen tarkastus on suoritettava. Fyysisen tutkimuksen historia ja tulokset vaihtelevat yleensä välikarsinsyövän tyypin, sijainnin ja kasvaimen aggressiivisuuden mukaan. Jotkut potilaat ovat oireettomia ja syöpä löytyy yleensä rintakuvauksessa muista syistä. Jos oireita esiintyy, ne ovat usein seurausta syövästä, joka puristaa ympäröiviä rakenteita tai paraneoplastisen oireyhtymän oireista. Näitä oireita voivat olla yskä, hengenahdistus, rintakipu, kuume, vilunväristykset, yöhikoilu, käheys, selittämätön laihtuminen, lymfadenopatia, veren yskiminen, hengityksen vinkuminen tai stridor. Välikarsinan kasvaimiin voi liittyä myös poikkeavuuksia muualla kehossa (esim. kivessyöpä sukusolujen kasvainten kanssa). Siksi on otettava yksityiskohtainen historia ja sisällytettävä täydellinen oireiden katsaus ja täydellinen fyysinen tutkimus. Pahanlaatuiset kasvaimet ovat pääsääntöisesti oireellisia.
Analyysit ja visualisointi
Mediastinaalisella syöpällä on erilaisia ilmenemismuotoja. Syövän sijainti ja sen koostumus ovat ensisijaisen tärkeitä differentiaalidiagnoosin kaventamisessa. Yleisimpiä testejä diagnosoimaan ja arvioimaan välikarsinan syöpää ovat:
- Rintakehän röntgenkuva.
Rintakehän röntgenkuvat (postero-anterior ja lateral) ovat yleensä ensimmäinen askel kasvaimen havaitsemisessa mediastinum ja voi auttaa paikantamaan kasvaimen etu-, taka- tai mediaalisessa mediastinumissa auttamaan erilaistuminen. Massa voi olla satunnainen löydös oireettomalta potilaalta, jolle tehtiin rintakehän röntgenkuvaus ennen valinnaista leikkausta, tai testinä siihen liittymättömään tilaan. Sitä voidaan käyttää myös arviointina potilailla, joilla on mediastinum -kasvaimen tai paraneoplastisten oireyhtymien oireita. Pahanlaatuiset kasvaimet ovat pääsääntöisesti oireellisia. Röntgenkuvauksella on kuitenkin hyvin rajallinen arvo välikarsinsyövän karakterisoinnissa.
- Rintakehän CT -skannaus.
Rintakehän tietokonetomografia laskimoon (IV) kontrasti, joka voi usein osoittaa sen tarkan sijainnin riippumatta siitä, onko muodostuma hyvin suljettu vai tunkeutuuko se ympäröiviin rakenteisiin. Monissa tapauksissa diagnoosi ei edellytä lisätutkimuksia. Massan määrittäminen tietokonetomografialla perustuu veden, ilman, rasvan, kalsiumin, pehmytkudosten ja verisuonirakenteiden erityiseen vaimennukseen. Korkean resoluution monitasoiset reformointikuvat näyttävät yksityiskohtaisia anatomisia syövän tarkan sijainnin, morfologian suhde sekä sen suhde naapuriin rakenteita.
- Rinnan MRI.
MRI on tarkoitettu, kun CT -tulokset ovat epäselviä. Äskettäin on kehitetty erityisiä MRI -sovelluksia väliaineiden massan kudoskomponenttien tunnistamiseksi tarkasti. Erinomainen pehmytkudoksen kontrasti tekee MRI: stä ihanteellisen välineen välikalvon syövän arvioimiseksi. Kemiallinen muutos MRI auttaa erottamaan normaalin kateenkorvan ja kateenkorvan hyperplasian syövästä ja lymfoomasta. Diffuusio-painotettu magneettikuvaus (DW-MRI) on toinen erityinen sovellus, joka havaitsee pienimmätkin kudosten ja rakenteiden väliset biofysikaaliset ja metaboliset erot. Gumustas et ai. Mukaan keskimääräinen näennäinen diffuusiokerroin pahanlaatuisille välikarsinaleesioille voi olla merkittävästi pienempi kuin hyvänlaatuisilla vaurioilla.
- Mediastinoskopia ja biopsia.
Menetelmä kerää solut välikarsinasta määrittääkseen lopullisen diagnoosin läsnä olevan massan tyypin. Tämä tehdään yleisanestesiassa. Pieni viilto tehdään rintalastan alle ja poistetaan pieni kudosnäyte syövän testaamiseksi. Tämä testi auttaa lääkäriä tunnistamaan syöpätyypin, jolla on erittäin herkkä ja spesifinen. Lymfooman diagnoosin tekemiseen tarvitaan yleensä keskusvirtaussytometriabiopsia.
- Endobronkiaalinen ultraäänitutkimus (EBUS) ja endoskooppinen ultraääni (EUS))
Endobronkiaalisesta ultraäänestä on tullut valintamenetelmä useimmissa välikarsina -patologioissa. Useimpiin välikarsinan imusolmukkeisiin, mukaan lukien asemat 2, 4, 7, 10 ja 11, pääsee EBUS: n avulla. Yhdessä EUS: n kanssa voit käyttää myös muita asemia, kuten 7, 8 ja 9. EBUS voidaan suorittaa sedaatiossa tai yleisanestesiassa. Tämä on yleensä yhden päivän avohoitotoimenpide, jolla on minimaaliset komplikaatiot. On havaittu, että tämä menetelmä on turvallisempi kuin mediastinoskopia ja sillä on lähes sama diagnostinen tehokkuus.
Lue myös:Luusyöpä: oireet, hoito ...
- Laboratoriotutkimus.
Perus laboratoriokokeet, kuten täydellinen verenkuva (CBC) ja perusmetabolinen paneeli (BMP), voivat auttaa erottamaan lymfoomat. Mediastinum -kasvainten tapauksessa kasvainmerkit voivat auttaa vahvistamaan oletetun diagnoosin. Ne sisältävät:
- Beeta-hCG (liittyy sukusolukasvaimiin ja seminoomaan)
- LDH (voi olla kohonnut potilailla, joilla on lymfooma)
- AFP (liittyy pahanlaatuisiin itusolukasvaimiin): Välikarsinan ei-seminomaattisten itusolujen kasvaimet johtavat todennäköisemmin erilaisiin kohonnut seerumin AFP ja pienempi todennäköisyys nostaa beeta-hCG-pitoisuuksia verrattuna ei-naispuolisiin sukupuolielinten tai retroperitoneaalisiin kasvaimiin solut. Tämän ovat osoittaneet Bokemeyer et ai. Pahanlaatuiset itusolukasvaimet liittyvät läheisesti seerumikasvainten markkereihin, erityisesti AFP: hen ja beeta-hCG: hen, ja näiden seerumikasvainten merkkiaineiden mittaaminen on tärkeää niiden diagnosoimiseksi, hallitsemiseksi ja seurannaksi potilaille.
- Kiveksen ultraääni.
Jos epäillään välikarsinan etäpesäkkeitä primaarisista kivesten siittiösolukasvaimista, kivesten palpataatio ei ole riittävä, ja kivesten ultraääni on suoritettava kaikille potilaille.
Hoito
Välikarsinsyövän hoito riippuu ensisijaisesti syövän tyypistä, sen sijainnista, aggressiivisuudesta ja sen mahdollisesti aiheuttamista oireista. Alla on kuvattu yleisimpien välikarsinasyöpien hoitoja.
— Kateenkorvan syöpä.
Kateenkorvan syövän hoito vaatii yleensä leikkausta, jota seuraa sädehoito tai kemoterapia. Leikkaus on ensimmäinen hoito potilaille, joilla on kasvaimia, jotka vaikuttavat helposti resektoitaviin rakenteisiin, kuten välikarsinan keuhkopussiin, perikardiumiin tai viereiseen keuhkoon. Leikattu näyte lähetetään sitten histopatologiseen tutkimukseen vaiheen määrittämiseksi ja sen selvittämiseksi, tarvitaanko leikkauksen jälkeistä sädehoitoa tai kemoterapiaa.
Mahdollisuus kateenkorvan karsinooman täydelliseen resektioon riippuu hyökkäyksen asteesta ja / tai ympäröivien rakenteiden kiinnittymisestä. Joskus myös perikardium ja sitä ympäröivä keuhkojen parenkyymi poistetaan täydellisen resektion aikaansaamiseksi histologisesti negatiivisilla marginaaleilla. Suoritetut leikkaustyypit sisältävät torakoskopian (minimaalisesti invasiiviset), mediastinoskopian (minimaalisesti invasiiviset) ja torakotomian (suoritetaan leikkaamalla rinta).
Potilaat, joille täydellinen resektio ei ole mahdollinen alkuhoitona, esimerkiksi syöpähyökkäys nimettömään laskimoon, freninen hermo, sydän tai isot verisuonet, hoito on aiheellista, mukaan lukien leikkausta edeltävä kemoterapia ja leikkauksen jälkeinen sädehoito. Jos neoadjuvantti solunsalpaajahoito saavuttaa osittaisen tai täydellisen vasteen, näitä syöpiä pidetään mahdollisesti resektoitavina ja potilaat on arvioitava uudelleen hoidon jälkeen.
Jos täydellistä resektiota ei voida suorittaa kirurgisesti, näille potilaille on tehtävä kasvaimen suurin poistaminen ja sädehoito leikkauksen jälkeen, jos teknisesti Voi olla. Tämä voi hallita jäljellä olevia sairauksia. Leikkaamattoman syövän tapauksessa - potilailla, joilla on laajat keuhkopussin / perikardiaaliset etäpesäkkeet, sietämätön hyökkäys verisuonia, sydämen, henkitorven tai etäpesäkkeiden vaurioita, systeemistä hoitoa, sädehoitoa tai kemosäteilyä suositellaan hoito.
Vaikka ei ole olemassa kliinisiä tutkimuksia, jotka tukevat hoidon jälkeisen seurannan hyötyä, rintakehän kuvantamisen seuranta on perusteltua, koska varhainen hoito voi olla tehokkaampaa. National Comprehensive Cancer Network (NCCN®) suosittelee tietokonetomografiaa kuuden kuukauden välein 2 vuoden ajan ja sitten vuosittain 5 vuoden ajan.
Ennuste potilaille, joilla on kateenkorvan karsinooma, riippuu taudin vaiheesta, täydellisestä resektoitavuudesta ja histologisesta tyypistä.
— Lymfoomat.
Hoito riippuu lymfooman tyypistä, sen vaiheesta ja etäpesäkkeistä. Useimmat lymfoomat hoidetaan yleensä kemoterapialla, jota seuraa säteily.
- On tiedossa, että hajanainen suuri B -solulymfooma (DLBCL) kasvaa nopeasti. Yleisin hoitomuoto on kemoterapia, jossa käytetään 4 lääkkeen yhdistelmää: syklofosfamidi, doksorubisiini, vinkristiini ja prednisoni (tunnetaan nimellä CHOP) ja monoklonaalinen vasta -aine rituksimabi. Tämä yhdistelmä, jota kutsutaan myös nimellä R-CHOP, annetaan yleensä kolmen viikon välein. Koska tämä hoito sisältää doksorubisiinia, joka voi vahingoittaa sydäntä, se ei sovellu potilaille, joilla on sydänvaivoja, ja muita kemoterapiahoitoja suositellaan.
- Primaarinen välikarsinan B-solulymfooma esiintyy välikarsina ja sitä pidetään pääasiassa diffuusin suuren B -solulymfooman varhaisvaiheena. Ensisijainen hoito on noin 6 CHOP-kurssia (syklofosfamidi, doksorubisiini, vinkristiini ja prednisoni) sekä rituksimabi (R-CHOP). Tukikelpoisilla potilailla tämän jälkeen voi tapahtua välikarsinan säteilytys. PET / CT -skannaus tehdään yleensä kemoterapian jälkeen, jotta voidaan selvittää, onko rintaan lymfoomaa. Jos aktiivista lymfoomaa ei näy PET / CT: llä, potilasta voidaan tarkkailla ilman lisätoimia. Kuitenkin, jos PET / CT -skannaus osoittaa mahdollisen aktiivisen lymfooman mediastinumissa, säteily saattaa olla tarpeen. Usein ennen säteilyn alkamista lääkäri määrää rintakasvaimen biopsian vahvistaakseen, että lymfooma on edelleen läsnä.
- Ekstranodaalinen marginaalivyöhykkeen lymfooma, joka johtuu limakalvoihin liittyvästä imukudoksesta (MALT -lymfoomat) on harvinainen syöpä. Sitä voidaan hoitaa mahalaukun sädehoidolla, rituksimabilla, kemoterapialla, kemoterapialla ja rituksimabilla tai kohdennetulla lääkkeellä ibrutinibilla. Klorambusiilia tai fludarabiinia voidaan käyttää yksittäisainekemoterapiassa tai CHOP-yhdistelmänä (syklofosfamidi, doksorubisiini, vinkristiini, prednisoni) tai CVP -yhdistelmä (syklofosfamidi, vinkristiini, prednisoni). Hodgkinin lymfooman hoito alkaa yleensä kemoterapialla. Esimerkiksi Yhdysvalloissa yleisin käytetty 4 lääkkeen yhdistelmä on AVCD: adriamysiini (doksorubisiini), bleomysiini, vinblastiini, dakarbatsiini, joka annetaan jaksoissa. Sädehoitoa annetaan usein kemoterapian jälkeen.
Lue myös:Kivessyöpä miehillä
— Neurogeeniset kasvaimet.
Leikkaus on ensisijainen hoito neurogeenisille pahanlaatuisille kasvaimille. Toimenpiteisiin kuuluu lateraalinen torakotomia, joka voi antaa kirurgille hyvän pääsyn kasvaimeen, ja viime aikoina videoavusteinen rintaleikkaus. Videoavusteinen rintaleikkaus on minimaalisesti invasiivinen toimenpide, jossa torakoskooppi ja kirurgiset instrumentit työnnetään pienten viiltojen kautta rintaan. Tämä toimenpide vähentää pääsyvammoja ja tarjoaa hyvän näkymän erityisesti posterioristen neurogeenisten kasvainten osalta mediastinum on pienempi, mutta ei ihanteellinen mediastinum -jättimäisille neurogeenisille kasvaimille, koska ne ovat valtavia äänenvoimakkuutta.
Käsipainotyyppisissä neurogeenisissa kasvaimissa tarvitaan riittävä preoperatiivinen arviointi kasvaimen intraspinaalisesta osasta hallitsemattoman verenvuodon estämiseksi leikkauksen aikana. Tätä toimenpidettä varten suositellaan rintakirurgin yhteistyötä neurokirurgin kanssa. Mediastinumin pahanlaatuisilla neurogeenisillä kasvaimilla viiden vuoden eloonjäämisaste on alhainen ja täydellinen resektio on harvoin mahdollista. Säteilyä käytetään usein yhdessä kemoterapian kanssa ennen leikkausta kasvaimen kutistamiseksi tai resektion sängyn reunan jälkeen.
— Mediastinumin kasvaimet itusoluista.
Sukusoluista peräisin olevien välikarsinan kasvainten hoito riippuu kasvaimen tyypistä. Se voi sisältää kemoterapiaa, leikkausta, sädehoitoa tai näiden hoitojen yhdistelmää. alkion soluista
- Välikarsinan seminoma tai dysgerminoma: Hoito riippuu pääasiassa kasvaimen koosta. Potilaat, joilla on pienempiä kasvaimia, saavat yleensä sädehoitoa, joka voi tuhota kasvaimen. Suurille kasvaimille kemoterapia on valinnainen hoito. Useimmiten se on bleomysiinin, etoposidin ja sisplatiinin yhdistelmä. Sädehoitoa toistetaan useammin kuin kemoterapiaa. Jos nämä hoitomenetelmät eivät salli sinun päästä eroon kasvaimen koko massasta ja jäljellä oleva alue on alle 3 katso, että lääkäri valvoo potilaita säännöllisesti nähdäkseen kasvaako kasvain uudelleen. Jos jäljellä oleva kasvain on yli 3 cm, lääkäri voi valita tavanomaisen seurannan tai lisäleikkauksen kasvaimen poistamiseksi.
- Mediastinum -kasvaimet alkion soluista: Kemoterapia on ensilinjan hoito mediastinum-primaaristen ei-feminomaattisten kasvainten hoidossa. Perinteisesti käytetään lääkkeiden yhdistelmää, joista yleisimpiä ovat bleomysiini, etoposidi ja sisplatiini, ja vakiohoito koostuu 4 kurssista. Miehillä, joilla on ei-seminomaattinen primaarinen välisolun kasvain, eloonjäämisennuste on huonompi kuin miehillä, joilla on välikarsinan seminooma. Kemoterapian jälkeen potilaille voidaan tehdä leikkaus jäljellä olevan kasvaimen poistamiseksi. Optimaalista strategiaa pitkän aikavälin eloonjäämiselle potilailla, joilla on välikarsinan ei-seminomaattisia itusolukasvaimia, ei ole vielä määritetty. Indianan yliopiston tutkimuksessa kuvattiin 31 potilasta, joilla oli ei-seminomatoottisia välikarsinan sukusolukasvaimia, jotka saivat sisplatiinia, bleomysiiniä ja vinblastiinia (20 potilasta) tai etoposidia (11 potilasta) ja sen jälkeen leikkausta resektio; 15 potilasta (48%) saavutti pitkäaikaisen taudittoman eloonjäämisen. Retrospektiivisessä tutkimuksessa 64 potilasta, joilla oli ei-naispuolisia itiösolukasvaimia (NSGT), joita hoidettiin Ranskassa vuosina 1983-1990, arvioitiin, että kahden vuoden eloonjäämisaste oli 53%. Viime aikoina viiden vuoden kokonaiseloonjäämisaste oli 45%, kansainvälisen analyysin mukaan 141 potilasta, joilla oli NSHOS 11 syöpäkeskuksesta, joita hoidettiin vuosina 1975-1996 Yhdysvalloissa ja Euroopassa. Hoitomuuttujia, jotka voivat määrittää selviytymistulokset, ovat kemoterapian kesto, syöpälääkkeiden, kuten antrasykliinien, alkylointiaineiden ja ajan, käyttö operaatio.
Ennuste
Ennuste riippuu syövän tyypistä, syystä ja hoitovasteesta (ks. Lisätietoja kohdasta Hoito).
Luettelo lähteistä:
https://www.ncbi.nlm.nih.gov/books/NBK513231/