Cūciņas (parotīts): ārstēšana
Cūciņas (cūciņas)

Cūciņa vai, kā pacienti sauc, cūciņa ir akūta infekcijas vīrusu slimība, kurā dominē dziedzera orgānu un / vai nervu sistēmas bojājumi, ko papildina drudzis un vispārējs intoksikācija.
Pat Hipokrāts aprakstīja cūciņu, bet tikai 1934. gadā tika izveidota galīgā simptomu ideja un pierādīts patogēna vīrusu raksturs.
Pastāv viedoklis, ka nosaukums cēlies no divām latīņu un grieķu frāzēm: para-near un otos-ear, un beigas -its- norāda uz iekaisumu.
Tādējādi nosaukums atspoguļo visbiežāk sastopamo iekaisuma procesa lokalizāciju - pieauss dziedzera.
Cūciņu izraisītājs
Cūciņu izraisītājs (Parotits epidemica) - RNS saturošs vīruss, kas pieder paramiksovīrusu saimei un atbilst raksturīgajiem parametriem no šīs ģimenes: lieli izmēri, neregulāra sfēriska forma, ar tipisku antigēnu struktūru šai ģimenei - N (neuraminidāze) un H (hemaglutinīns). N - izraisa vīrusa piestiprināšanos un turpmāku iekļūšanu caur augšējo elpceļu gļotādu; H - izraisa eritrocītu saķeri un iznīcināšanu.
Ārējā vidē vīruss ir samērā stabils: istabas temperatūrā tas saglabājas vairākas dienas, zemā temperatūrā līdz 6 mēnešiem. Absolūta vīrusa inaktivācija notiek, karsējot līdz 80 ° C 30 minūtes, UVI, 1% lizola šķīdumam un 2% formalīna šķīdumam un citiem dezinfekcijas līdzekļiem ir arī destruktīva iedarbība.
Cūciņu izplatība
Infekcija tiek reģistrēta visu gadu, pieaugot saslimstībai ziemas-pavasara periodā. Izplatība ir visuresoša, un uzņēmība sasniedz 50%.
Vislielākā saslimstība tiek novērota vecumā no 3 līdz 6 gadiem, pirmā dzīves gada bērniem, kuri ir dabiski barošana, izturīga pret vīrusu pasīvās imunitātes dēļ, ko rada mātes IgA, nodrošinot pirmo aizsardzības līnija. Neimunizētie cilvēki paliek uzņēmīgi uz mūžu.
Pēc pārnestās infekcijas veidojas stabila imunitāte. Pēc vakcinācijas 20 gadus veidojas stabila imunitāte.
Cūciņu cēloņi
Avots ir slims cilvēks, parotīta vīrusa izolācija sākas jau inkubācijas periodā, kas asimptomātiski, proti, 1-2 dienas pirms acīmredzamo simptomu parādīšanās un 8 dienas pēc klīniskās izpausmes.
Infekcijas veidi-gaisā, saskarē ar mājsaimniecību (caur siekalām piesārņotiem sadzīves priekšmetiem). Infekcija mazina pārapdzīvotību, elpošanas ceļu slimības un imūndeficīta traucējumus (IDS).
Parotīta simptomi
Inkubācijas periods 9-26 dienas (vidēji 15-19)-raksturo klīnisku izpausmju neesamība. Šajā periodā vīruss piestiprinās un vairojas uz augšējo elpceļu gļotādām, pēc tam tā koncentrācija sasniedz maksimumu un tas ielaužas asinīs - ir primārā virēmija.
Tas dod sākumu akūtai parādībai - temperatūras paaugstināšanās vakarā līdz 38-40 ° C un intoksikācija (savārgums, muskuļu un locītavu sāpes). Pirmajā dienā pēc slimības sākuma parādās pieauss siekalu dziedzera palielināšanās, un vēl vienu dienu vēlāk tiek ietekmēts otrais siekalu dziedzeris. Pirmajos posmos tiek ietekmēta parotīda un / vai submandibular.
Parotīta bojājumi agrīnā stadijā
Jāatzīmē, ka tiek ietekmēti nevis paši dziedzeru audi, bet audi pie ekskrēcijas kanāliem, tas ir, tie ir bloķēti, kas izraisa šādu simptomu veidošanos:
• sausa mute; • sāpīgums un palielināšanās skartās dziedzera projekcijas vietā;
• sāpīgums skartās vietas palpācijā, pēc konsistences tas ir mīksts, līdzīgs mīklai, tāpēc ārējai tūskai nav skaidru robežu.
Kad patogēns uzkrājas dziedzeru audos un tiek sasniegts tā maksimālais daudzums, vīruss izlaužas cauri un atkal nonāk asinsritē - sekundārā virēmija. Pēc tam, izmantojot hematogēno ceļu (caur asinīm), vīruss sasniedz citus dziedzerus un / vai nervu audus, kas veido nākamos simptomu posmus. Iespējams:
• Sēklinieku bojājumi zēniem - orhīts, meitenēm - oophorīts (jo tie ir arī dziedzeru audi): sāpes vēderā, kas izstaro sēkliniekus un sēkliniekus, pēc tam tie sabiezēt un izdalīšanās kanālu pārkāpuma dēļ ir asas sāpes, tāpat kā citos dziedzeru audos, sēklinieku āda kļūst hiperēmiska ar cianotisku ēna. Simptoms izzūd vidēji pēc 1,5 nedēļām.
Parotīta infekcija. Divpusējs orhīts
• Smadzeņu un muguras smadzeņu membrānu bojājumi (serozs meningīts): attīstās 3–5 dienas no siekalu dziedzeru bojājuma brīža un, mainās simptomu vietas - cūciņa samazinās un vispārējais stāvoklis pasliktinās: atvieglojums
- meningeālie simptomi kļūst pozitīvi (pakauša muskuļu stīvums - guļus stāvoklī, viņš nevar pieskarties zodam pie krūšu kaula; Brudzinska simptomi - mēģinājums noliekt galvu uz krūtīm, izraisa ceļa / gūžas locītavu locīšanos; Kerniga simptoms - saliektas kājas pagarinājuma pārkāpums ceļa locītavā) - šie simptomi prasa tūlītēju hospitalizāciju!
• Polineiropātijas (vairāki perifēro nervu bojājumi): - sejas nerva saspiešana, kas noved pie sejas muskuļu pavājināšanās vai neiralģijas (akūtas sāpes, šaušana) - pieauss dziedzera bojājuma gadījumā - apakšējo ekstremitāšu paralīze un / vai sāpju sindroms (ar poliradikulonerapātiju) - pastāvīgs dzirdes zudums (kohleārā nerva bojājums) • Aizkuņģa dziedzera bojājums (pankreatīts): attīstās 5. -9. dienā pēc pirmajiem simptomiem - jauna temperatūras paaugstināšanās uz vispārēja fona stāvokļa pasliktināšanās, - slikta dūša un vemšana, kas atvieglo, - sāpes vēderā / kreisajā hipohondrijā, ar apstarošanu (sāpju izplatīšanos) uz muguras vai jostas roze,
- vaļīgi taukaini izkārnījumi jaunākās vecuma grupās un aizcietējums gados vecākiem cilvēkiem.
Atveseļošanās periods rodas pēc simptomu pazušanas - apmēram pēc 9 dienām.
Cūciņu diagnostika
1. Objektīva metode (pārbaude), ņemot vērā informāciju par kontaktiem ar iespējamiem infekcijas slimniekiem.
Laboratoriskā diagnostika: • Viroloģiskā - bioloģisko materiālu izmantošana, kur vīruss atrodams: urīns, siekalas un cerebrospinālais šķidrums, bet ne vēlāk par 5 slimības dienām • RIF (imūnfluorescences reakcija) ir ekspresmetode un ļauj noteikt vīrusu audu kultūrās pēc 2 dienām no brīža, kad paraugu ņemšana • Seroloģiskās metodes nosaka Ab (antivielu) klātbūtni - RSK (komplementa fiksācijas reakcija) - tiek uzskatīta par viskonkrētāko un jutīgāko metode, ar kuru nosaka antivielu klātbūtni pret s-antigēnu vai v-antigēnu, un līdz ar to sastopamības periodu vai pretparazīta pakāpi imunizācija; Antivielu klātbūtne pret s-antigēnu norāda uz akūtu periodu, un antivielu klātbūtne pret v-antigēnu norāda uz periodu atveseļošanās, ja tā ir augstā titrā, ja zems titrs (ņemot vērā antivielas pret s -antigēnu) - akūts periods slimības. - RTGA (hemaglutinācijas inhibīcijas reakcija) - nosaka antivielu titru; - PH (neitralizācijas reakcija) - norāda antivielu (vai antitoksīna) un antigēna (vai antitoksīna) kvalitatīvo un kvantitatīvo attiecību
- ELISA (ar enzīmu saistīts imūnsorbcijas tests) - imūnglobulīnu IgM un G noteikšana, ar kuru palīdzību tiek noteikts slimības periods: M - runā par akūtu periodu, G - par procesa norietu.
Cūciņu ārstēšana
- Gultas / pusgultas režīms.
- Taupīga bagātināta diēta, izņemot obligātos alergēnus (viss mākslīgais, kas satur daudz ķimikāliju un krāsvielu) + bagātīgs dzēriens; Vitamīnus var lietot tablešu veidā vai tablešu veidā.
- Etiotropiska terapija (pret patogēnu): pretvīrusu līdzeklis (izoprinozīns-50-100 mg / kg dienā, sadalīts 4 devās un ieņemts 7-10 dienu laikā), imūnmodulatori (interferons - intranazāli, 5 pilieni ik pēc 30 minūtēm 4 stundas, nākamajās dienās - 5 reizes dienā 5-7 dienas, Viferon - ieslēgts 2 sveces dienā); imūnstimulatori (cikloferonu lieto tikai no 4 gadu vecuma, 1 tab dienā, no 7 gadu vecuma - 2 tabletes katrā, pieaugušajiem - 3 tabletes katrā).
- Pretdrudža līdzeklis (no nesteroīdiem pretiekaisuma līdzekļiem - paracetamols / ibuprofēns / nurofēns, ja nav kontrindikāciju).
- sausu siltumu skartajam dziedzerim
Ja iepriekšminētajai klīnikai ir pievienota nervu infekcijas forma (meningīts un / vai polineiropātija), tiek pievienoti vēl daži narkotiku grupas un pārnestas uz stacionāro ārstēšanu, jo, izrakstot dažas zāles, laboratorija kontrole:
- Stingrs gultas režīms.
- Dehidratācija, detoksikācija un glikokortikosteroīdu terapija (lai izvairītos no smadzeņu tūskas un / vai perifēro nervu saspiešana citu dziedzeru tūskas dēļ) - diakarbs un furosemīds kombinācijā ar zālēm kālijs.
- Zāles, kas uzlabo smadzeņu asinsriti un vielmaiņas aktivitāti (actovegin, trental, agopurine uc).
- Vitamīni C, B, E un PP-skābes
Pievienojoties orhītam, ķirurgs tiek uzraudzīts, ņemot vērā standarta terapijas ieviešanu
Ar pankreatīta attīstību tiek noteikts stingrs gultas režīms, un pirmajās 2 slimības dienās - izsalkušas dienas (pilnīgs atteikums ēst un barības vielu ievadīšana tikai parenterāli, tas ir, intravenozi), pēc tam pakāpeniski pāriet uz vieglu diētu - tabula Nr. 5 ar daļēju ēdiens.
- standarta terapijai, kas aprakstīta iepriekš - izrakstīt proteolītisko enzīmu inhibitorus (kontrindikācijas, gordokss utt.) - jo izvadkanālu aizsprostošanās dēļ dziedzeris "pašsagremojas" uz sava rēķina fermenti
- ne-narkotiskie pretsāpju un spazmolītiskie līdzekļi (spazmalgons, ketorolaks)
- fermentu preparāti gremošanas uzlabošanai, jo tā paša iemesla dēļ aknu enzīmi pārstāj ieplūst divpadsmitpirkstu zarnā; šim nolūkam tiek noteikts pankreatīns, mezim-forte, enzistal
Cūciņu dziedzeru formu var ārstēt mājās, bet jebkuras citas izpausmes (orhīts, meningīts, polineirīts, pankreatīts) jāārstē tikai slimnīcā. Ārstēšanas ilgums ir vidēji 2 nedēļas
Pēc tam, kad cieta no cūciņām
Rehabilitācija sastāv no atveseļošanās pacientu ambulatorās novērošanas, kuras ilgums ir atkarīgs no cūciņas formas infekcijas: • iepriekšēja meningīta gadījumā - novērošana mēnesi poliklīnikā, bet pēc tam 2 gadus; atkārtotas neiroloģiskās un elektrofizioloģiskās pārbaudes ar intervālu 1,3,6 mēneši; fiziskā un garīgā stresa ierobežošana visu gadu • ar iepriekšēju orhītu (oophorītu) - endokrinologa novērošana visu gadu
• pankreatīta gadījumā - pediatra un / vai gastroenterologa uzraudzībā
Cūciņu komplikācijas
Encefalīts, letāla smadzeņu tūska, neauglība gan vīriešiem, gan sievietēm (saistīta ar dzimumdziedzeru iekaisums agrīnā vecumā), cukura diabēta attīstība, vienpusējs dzirdes zudums bez atveseļošanās. Vēl 2000. gadā mirstība bija 1,5%.
Cūciņu profilakse
• pacientu izolēšana 10 dienas; • nevakcinēta kontakta izolēšana 21 dienu
• aktīva imunizācija, vakcinējoties ar HPV (dzīvā parotīta vakcīna) vai MMR -II (masalu parotīts, masaliņas) - vispirms 12 mēnešu vecumā un pēc tam 6 gadu vecumā.
4.-12. dienā pēc vakcinācijas var paaugstināties temperatūra un nedaudz pieauss siekalu dziedzeri. Vakcinācija tiek veikta, ņemot vērā visas kontrindikācijas.
Lasiet arī:Kā ātri un viegli iegūt svaru
Un vakcīna netiek ievadīta tiem, kas saņēma imūnglobulīnu kā imūnprofilaksi, tās ieviešana tiek atlikta uz noteiktu laiku, ko nosaka ārsts.
Ārsts terapeits Šabanova I.E.
Avots: https://medicalj.ru/diseases/infectious/753-parotit-svinka
Parotīts
Cūciņa ir infekcijas slimība, kurai ir infekcijas vai neiroendokrīna rakstura iekaisuma slimība.
Nosaukums cēlies no siekalu dziedzera glandula parotidea latīņu nosaukuma. Iekaisumu sauc par cūciņu.
Klasifikācija
Siekalu dziedzera iekaisums izraisa baktēriju, vīrusu, sēnīšu infekcijas.
Atkarībā no klīniskā attēla tos izšķir:
- specifisks cūciņas - vīrusu (cūciņas), tuberkulozes, aktinomicētiskas;
- epidēmijas nesaturošs vai strutains cūciņš.
Akūts parotīts
Ir arī akūts un hronisks parotīts. Akūts iekaisums atbilst primārajai infekcijai, ko parasti izraisa viens slimības patogēns.
Vīrusu izcelsmes akūtu parotītu visbiežāk izraisa parotīta vīruss - cūciņa. Baktēriju akūts parotīts attīstās baktēriju mikrofloras aktivizēšanas rezultātā mutes dobumā, siekalu dziedzera kanālos.
Akūtu bakteriālu parotītu var izraisīt siekalu sekrēcijas traucējumi parotīda dziedzerī.
Serozas akūtas cūciņas, strutainas, gangrenozas atšķiras pēc kursa formām. Ar serozu parotītu siekalu dziedzera audi uzbriest, ekskrēcijas kanālos uzkrājas noslēpums.
Siekalu stagnācija veicina mikrofloras aktivizēšanu. Tiek izdalītas mazas siekalas, āda virs dziedzera netiek mainīta, pacienta stāvoklis parasti ir apmierinošs.
Nākamais iekaisuma procesa posms ir strutains cūciņas. Šajā posmā parādās dziedzeru audu strutainas saplūšanas vietas.
Āda virs dziedzera kļūst iekaisusi, apsārtusi, spīd. Pacientam sāp atvērt muti, palpējot dziedzeris ir blīvs, asi sāpīgs.
Ar strutaina procesa izplatīšanos akūts vidusauss iekaisums pārvēršas gangrenozā formā, kurā strutaina audu saplūšana aptver visu dziedzeru. Pēc strutainu perēkļu izrāviena veidojas fistulas, caur kurām tiek noņemti nekrotiskie audi.
Varbūt jūs meklējāt informāciju par akūtu vidusauss iekaisumu? Detalizēti lasiet mūsu nākamajā rakstā Akūts vidusauss iekaisums bērnam: cēloņi, simptomi, ārstēšana.
Hronisks parotīts
Tas parasti rodas kā primāra slimība, reti - akūtas cūciņas komplikācija. Hronisks parotīts ir Sjogrena sindroma vai Mikulich sindroma izpausme.
Sjogrena sindroms - iekaisums, kas ietekmē gļotādu, ko raksturo gļotādu dziedzeru sekrēcijas samazināšanās. Ar Sjogrena sindromu ir acu sausums, mutes dobums siekalu trūkuma dēļ, asaru šķidrums.
Mikulich sindroms izpaužas kā siekalu dziedzeru tilpuma palielināšanāspalielinot siekalu sekrēciju. Dziedzeru pietūkums var sasniegt tādu izmēru, ka tas traucē sarunāties un ēst.
Hroniska sialodohīta gadījumā tiek novērota siekalu dziedzera pietūkums un plīsušas sāpes. Izmaiņas tiek novērotas arī dziedzera kanālos, ko papildina izdalījumi ar gļotu gabaliņiem.
Hronisks parotīts izpaužas kā saistaudu izplatīšanās, dziedzeru audu nomaiņa, siekalu sekrēcijas samazināšanās. Hroniskas parotīta simptomi ir viegli, bieži vien bez simptomiem.
Ar paasinājumiem masāžas laikā ir sausa mute, dziedzera pietūkums, siekalas ar strutas.
Hroniska parotīta sākums ir saistīts ar vielmaiņas traucējumiem, slimība norit ar periodiskiem paasinājumiem, neizraisa nopietnas komplikācijas.
Cūciņas - cūciņas
Slimību izraisa filtrējošais paramiksovīrusa Mamps vīruss. Infekcija galvenokārt skar bērnus no 3 gadu vecuma līdz 16 gadiem. Zēni slimo divreiz biežāk nekā meitenes.
Parotīts var saslimt jebkurā vecumā, bet daudz retāk. Vīrieši slimo biežāk nekā sievietes, pieaugušajiem cūciņa ir īpaši sarežģīta, ar nopietnām komplikācijām.
Jūs varat inficēties tikai no cilvēkiem, dzīvnieki nav vīrusa nesēji. Infekcija notiek ar gaisā esošām pilieniņām, šķaudot, runājot.
Cūciņu infekciozitāti pastiprina saaukstēšanās, gripa, tāpēc tiek novērota slimības sezonalitāte. Cūciņu uzliesmojumi notiek aukstajā sezonā.
Saskaņā ar ICD 10 slimību klasifikāciju cūciņa ir akūti infekcijas slimība. Slims ar cūciņu ir bīstams citiem otrajā dienā pēc inficēšanās, slimības laikā un vēl divas nedēļas pēc atveseļošanās.
Ar cūciņu nav strutaina audu iekaisuma. Vīruss, kas izraisa cūciņu, ir nestabils, zaudē aktivitāti, ja tiek pakļauts ultravioletajai gaismai, karsēšanai, apstrādei ar lizolu, formalīnu.
Pēc pārnestā cūciņa veidojas imunitāte. Inkubācijas periods ir no 13 līdz 19 dienām, novirzes ir 3-4 dienas.
Simptomi
Pirmais parotīta simptoms ir stomatīts - mutes gļotādas iekaisums. Cūciņu izraisītāji ir muskuļu sāpes, drebuļi, nogurums, galvassāpes.
Parotīda siekalu iekaisums, ko izraisa trauma, siekalu kanāla aizsprostojums, ko papildina siekalu kolikas - paroksizmālas sāpes dziedzerī.
Siekalu dziedzeru infekcijas pazīmes ir sāpes košļājot, sāpes aiz auss ļipiņas.
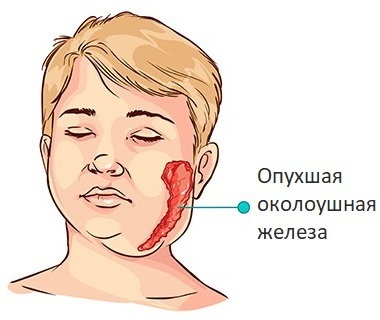
Gandrīz uzreiz sejas vienā pusē parādās pietūkums, temperatūra paaugstinās virs 38 grādiem, auss daiva izvirzās uz āru.
Palpējot, sāpes tiek novērotas auss traga priekšā, aiz auss, apakšžokļa malā. Parotīta raksturīgie simptomi ir sāpes košļājot, sausa mute.
Ir izmaiņas kuņģa -zarnu traktā, sirdī, nervu sistēmā, acīs.
Atkarībā no mērķa orgāna bojājuma pakāpes tiek atzīmēts:
- apetītes zudums, negatīva attieksme pret karstām garšvielām pārtikā, vemšana, slikta dūša, aizcietējums vai caureja (bērniem);
- elpas trūkums, sirdsklauves, sāpes krūtīs;
- meningīts, astēnija, garīgi traucējumi;
- redzes nerva iekaisums, asaru dziedzera iekaisums, vidusauss iekaisums.
Diagnostika
Parotīts tiek diagnosticēts saskaņā ar radiosialogrāfijas datiem - metodi, kas ļauj novērtēt siekalu dziedzera darbības iezīmes. Cūciņu diagnostikā izmanto parotīda dziedzera ultraskaņas izmeklēšanu, siekalu sastāva citoloģisko analīzi.
Lai apstiprinātu cūciņu, pārbaude tiek veikta specializētās laboratorijās invitro - no lat. nosaukumus in vitro, kas nozīmē "ārpus dzīvajiem".
Parotīta specifiskā analīze sastāv no IgM un IgG klātbūtnes noteikšanas. IgM tiek atklāts jau trešajā dienā pēc inficēšanās, dažreiz pirms parotīta simptomu parādīšanās.
IgG tiek konstatēts asinīs pēc cūciņu simptomu parādīšanās. IgG līmenis, kas ir pietiekams mūža imunitātes uzturēšanai, tiek saglabāts visu mūžu.
Cūciņas atšķiras no viltus parotīta - Herzenberga pseidoparotīta. Šajā slimībā tiek ietekmēti limfmezgli siekalu dziedzerī. Siekalu dziedzera kanāli, tā audi nav iesaistīti iekaisumā.
Ārstēšana
Parotītu ārstē mājās. Ārstēšanas laikā pacientam jābūt izolētam, karantīna bērnu iestādēs, kad tiek konstatēts parotīts, ir trīs nedēļas.
Dezinfekcija ar infekciozo parotītu netiek veikta; lai novērstu komplikācijas, pacientam vismaz 10 dienas jāievēro gultas režīms. Parādīta viegla dehidratācijas terapija, piena virtuve, maiga diēta.
Ne epidēmijas un cūciņas ārstē konservatīvi un ķirurģiski. Konservatīvā ārstēšana ietver biežu mutes skalošanu ar ūdeni, kas paskābināts ar citronu sulu, diētu, kas ietver pārtiku, kas izraisa aktīvu siekalošanos.
Lasiet vairāk par mutes skalošanas procedūru, izmantojot mūsu raksta piemēru Skalot muti ar hlorheksidīnu.
Tajā pašā laikā pacients brokastīs, pusdienās un vakariņās saņem pilienus 1% pilokarpīna šķīduma - 8 pilienus ēdienreizes laikā. Izrakstiet sulfonamīdus, penicilīna antibiotikas. Siekalu dziedzeru kanālus mazgā ar himotripsīnu.
Uz dziedzera tiek uzklātas sasilšanas kompreses, apstarotas ar ultravioleto gaismu, tiek izmantota UHF terapija, sollux.
Interferonu lieto cūciņu ārstēšanai. To injicē intramuskulāri vienu reizi dienā 10 dienas. Apūdeņojiet mutes dobumu ar interferonu vairākas reizes dienā, veiciet atjaunojošu terapiju.
Ar strutainu parotītu, ja nav pozitīva ārstēšanas rezultāta ar narkotikām, viņi izmanto operāciju.
Lai attīrītu audus no strutas, pacientam tiek veikti divi griezumi:
- ādas un zemādas audu griezums apakšžokļa aizmugurējā malā;
- gar vaigu kaulu.
Strutas evakuācija uzlabo pacienta stāvokli, iekaisums apstājas. Vājinātiem pacientiem ne vienmēr ir iespējams apturēt procesu pat pēc operācijas.
Izplatoties iekaisumam uz kakla audiem, temperatūra turpina uzturēties augsta, pacientam draud sepse.
Komplikācijas
Bērniem parotīta komplikācija var būt sēklinieku iekaisums zēniem ar iespējamu atrofiju un neauglību vēlāk.
Meitenēm ir iespējams olnīcu iekaisums, mastīts. Parotīts grūtniecības laikā var izraisīt bērna nāvi, tās infekciju.
Cūciņa pieaugušajiem ir sarežģīta, to sarežģī meningīts, diabēts, neauglība, kurlums.
Akūta strutaina parotīta gadījumā pastāv lielo asinsvadu strutainas saplūšanas, sejas nerva iekaisuma un sejas muskuļu daļējas parēzes draudi. Strutas spēj ielauzties auss kanālā, izraisīt kakla vēnu trombozi.
Profilakse
Cūciņu profilakse ir vakcinācija ar saistīto masalu, cūciņu un masaliņu vakcīnu - MMR. Vakcinācija tiek veikta gada un 6 gadu vecumā.
Stimulējot siekalu plūsmu, izskalojot muti ar maigu cepamā soda šķīdumu vai citronskābe sezonālu infekcijas slimību uzliesmojumu laikā kalpo kā akūtu slimību profilakse parotīts.
Prognoze
Ar serozu cūciņu prognoze ir labvēlīga. Strutaina un gangrēna cūciņa izraisa siekalu dziedzera funkcijas samazināšanos. Cūciņām bez komplikācijām ir labvēlīga prognoze.
Pozitīva hroniska parotīta prognoze. Lai gan pilnīga atveseļošanās nenotiek, higiēniska mutes dobuma kopšana labvēlīgi ietekmē pacienta veselību.
Parotīta video - parotīts
Avots: https://loramed.ru/bolezni/uho/parotit.html
Cūciņas bērniem, cūciņas. Cūciņu profilakse. Parotīta slimība: simptomi, ārstēšana
- galvenais
- Bērnības slimības
- Skatīt materiālu
Ja neesat atradis atbildi vai ārsta palīdzība jums var būt noderīga, varat sazināties ar mūsu speciālistiem un saņemt atbildi stundas laikā.
Jautājiet ārstam
Cūciņas vai parotīts - šī ir vīrusu infekcija, kuras pamatā ir dziedzera orgānu bojājums - siekalu dziedzeru bojājums ir īpaši raksturīgs un acīmredzams.
Bet ir pilnīgi nepareizi automātiski uzskatīt jebkuru plombu ausu rajonā par cūciņu, jo auss rajonā un apakšējā žokļa leņķis, ir daudzas anatomiskas struktūras, kas var dot līdzīgu simptomatoloģija.
Turklāt reti, bet cūciņas var rasties bez siekalu dziedzeru bojājumiem.
Parotīts parasti skar bērnus vecumā no 3-5 līdz 12-14 gadiem, lai gan cūciņas var attīstīties pieaugušajiem, parasti līdz gadam bērni ar cūciņu nesaslimst, viņus aizsargā iedzimta imunitāte.
No kurienes nāk slimība?
Parotītu izraisa īpašs vīruss, kas pieder paramiksovīrusu saimei. Vīruss ir diezgan jutīgs pret žāvēšanu un karsēšanu, dezinfekcijas šķīdumu darbību. Bet tas labi saglabājas aukstumā - tāpēc visbiežāk cūciņas rodas zemā temperatūrā starpsezonā.
Jūs varat inficēties tikai no slima cilvēka vai personas ar nesēju vai izdzēstiem simptomiem. Turklāt šiem bērniem un pieaugušajiem ir izšķiroša loma infekcijas izplatīšanā.
Bērni ar parotītu kļūst bīstami citiem un infekciozi divas dienas pirms pirmo slimības pazīmju parādīšanās, un viņu infekciozitāte ilgst visu pirmo dzīves nedēļu.
Cūciņu vīrusi tiek pārraidīti pa gaisu - runājot, skūpstoties, klepojot vai šķaudot, tos var pārnest no bērna uz bērnu caur priekšmetiem un siekalām, lietojot kopīgas rotaļlietas vai karotes. Gandrīz visi bērni, kas nav vakcinēti vai nav slimi, ir uzņēmīgi pret šo slimību, bet zēniem cūciņas rodas divreiz biežāk nekā meitenēm.
Lasiet arī:Ātri zaudēt taukus no vīrieša vēdera
Kā slimība attīstās
Vīrusi iekļūst organismā caur tā sauktajiem infekcijas "vārtiem" - tās ir deguna vai rīkles gļotādas.
No turienes gar limfas un asins kapilāriem tie nonāk vispārējā asinsritē un izplatās caur dažādiem dziedzeriem orgāni - parotīdie, submandibulārie un zemmēles siekalu dziedzeri un citi dziedzeru orgāni (aizkuņģa dziedzeris, dzimumorgāni orgāni). Parotīta inkubācijas periods ir vidēji 11-21 diena.
Vīrusi galvenokārt izdalās no pacienta ar siekalām, tāpēc, lai iegūtu cūciņu, ir nepieciešams ciešs un ciešs kontakts. Lai siekalu daļiņas varētu nokrist citam bērnam, tas parasti notiek uzliesmojumos bērnu grupās vai iestādēs. Parasti cūciņām ir sezonalitāte ar maksimumu rudens-ziemas sezonā.
Pēc slimības veidojas stabila mūža imunitāte, nav atkārtotu slimības epizožu. Bērniem līdz sešiem mēnešiem veidojas pasīva imunitāte no mātes antivielu veidā, un viņi nesaslimst.
Kā izpaužas cūciņa?
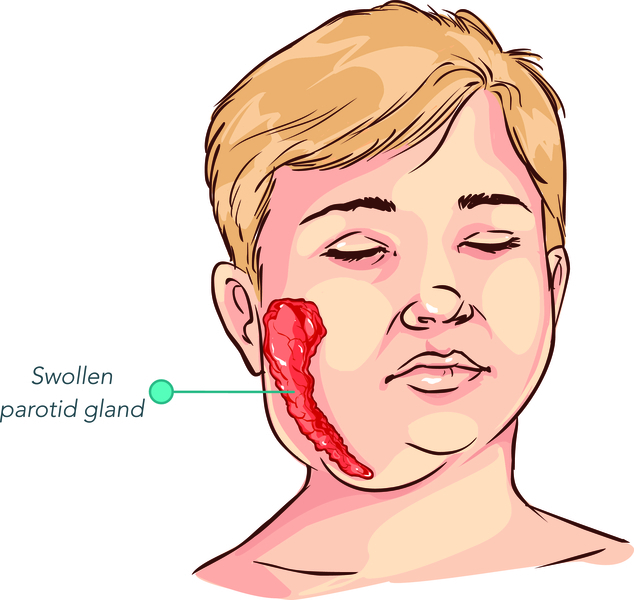
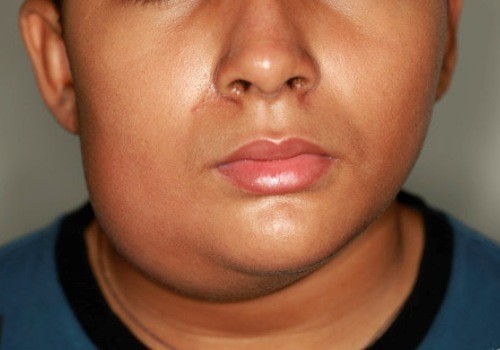
Pirmās parotīta pazīmes, tāpat kā daudzas citas elpceļu bērnu slimības, ir temperatūras paaugstināšanās līdz augstam skaitam - vidēji līdz 38-39 ° C, vispārējs savārgums un letarģija, vājums. Parotīdā dziedzerī veidojas pietūkums, galvenokārt vienā pusē, retāk abos.
Pietūkuma un pietūkuma dēļ košļājot vai atverot muti, veidojas sāpes. Tipiska audzēja lokalizācija ir apakšžokļa leņķa zonā un blakus mastoidālajam procesam. Palpējot, tā pēc konsistences ir kā mīkla, tā var būt sāpīga, bet āda virs tās virsmas nemainās.
Sakarā ar siekalu dziedzeru pietūkumu, bērna seja iegūst raksturīgu uzpūstu un noapaļotu formu, no kuras cēlies slimības nosaukums.
Siekalu dziedzera kanāla izejas vieta kļūst sarkana un uzbriest, ir veselības pārkāpums, parādās galvassāpes, samazinās ēstgriba un parādās sāpes vēderā.
Noteiktā bērnu daļā bojājumā ir iesaistīta submandibular un sublingual siekalu dziedzeru zona, kas izpaužas kā sēklinieku veidojumu parādīšanās apakšžokļa un zoda zonā.
Tie ir diezgan sāpīgi, pakāpeniski palielinot dziedzerus par 4-5 slimības dienām, maksimāli palielinās, un pēc tam pakāpeniski samazinās par 10 dienām.
Mutes dobumā no iekaisuma tiek traucēta siekalu plūsma, jo siekalu galvenā funkcija ir mutes dobuma attīrīšana no aplikuma un bērna zobu piesātināšana ar minerālvielām, šīs funkcijas tiek traucētas. Tas palielina zobu samazinājuma risku.
Turklāt, pateicoties tam, ka dobumā pastāvīgi atrodas liels skaits mikroorganismu un atbilstošā skābā vide, sākas aktīva mikroorganismu vairošanās. Bieži sastopams smaganu iekaisums - gingivīts.
Papildus gingivītam mutes dobumā var attīstīties infekciozs stomatīts, jo siekalas nepilda savu antibakteriālo funkciju.
Ko darīt?
Ja cūciņa ietekmē tikai siekalu dziedzeru zonu, parasti ieteicams bērnu ārstēt mājās. Vispirms. Ieteicams bērnu izolēt no visiem apkārtējiem, īpaši bērniem un tiem, kuriem nav bijis parotīts.
Bērnam tiek piešķirta atsevišķa telpa, kas regulāri jāvēdina, ideālā gadījumā ik pēc divām stundām un labi jātīra. Ieteicams katru dienu veikt mitru tīrīšanu ar jebkādiem moderniem dezinfekcijas līdzekļiem. Ja iespējams, nomazgājiet un nomazgājiet visas mazuļa rotaļlietas, jo nav izslēgta slimību pārnešana caur siekalām no rotaļlietām, kuras bērni ievieto mutē.
Visai bērna apakšveļai un drēbēm, kā arī viņa traukiem jābūt vārītiem - vīruss mirst no augstās temperatūras. Kādu laiku, kamēr viņa siekalu dziedzeri ir pietūkuši, ieteicams bērnam ievērot gultas režīmu, vismaz drudža un vispārējās veselības pasliktināšanās laikā.
Parasti šīs ir pirmās trīs līdz piecas dienas, kad audzējs aug un dziedzeri ir sāpīgi, process tiek pabeigts apmēram 7-10 dienu laikā. Bet, ja mazulis nevēlas visu laiku melot un nav temperatūras. Jūs varat pāriet uz pusgultu un mājas režīmiem. Iekaisušiem dziedzeriem ir norādīta pastāvīga sasilšana un siltums.
Zemā temperatūrā līdz 38 grādiem visoptimālākā ir daļēji spirta vai eļļas kompreses maiņa. Sākotnēji dziedzeru laukums ir pārklāts ar marles slāni, kas piesūcināts ar spirtu, kas atšķaidīts uz pusēm. vai degvīnu, vai iemērc kampara eļļā, pēc tam pārklāj ar pergamenta vai polietilēna slāni filmas.
Tālāk tiek uzklāta vates kārta un tas viss kopā pāris stundas nav cieši apsiets. Pārtraukumi starp kompresēm parasti ir stunda, šoreiz mazulis atpūšas vai ēd, bet, ja bērns ir slims panes tos, ir drudzis vai nevēlas taisīt kompreses, jūs varat vienkārši ietīt kaklu siltā vilnā šalle.
Ar dziedzeru iekaisumu bērnam ir neērti ēst, jo īpaši to košļājot, tiek atzīmētas sāpes. Tāpēc ir jāpārskata drupatu uzturs - parasti viņi viņam dod vārītu un biezeni un pusšķidru ēdienu, priekšroka galvenokārt tiek dota piena un dārzeņu ēdieniem, izņemot kairinošu un pikantu, pikantu trauki.
Ar sausu muti ir lietderīgi dot bērnam vārītu ūdeni, bet ne aukstu vai karstu, jūs varat dot bērnam zāļu novārījumus, augļu dzērienus vai sulas, kas atšķaidītas ar ūdeni, vāju tēju. ir lietderīgi izskalot muti ar cepamā soda šķīdumu - tā ir mutes dobuma infekcijas profilakse un tās mitrināšana, turklāt sodas šķīdums samazina vīrusu aktivitāti.
Parotīta risks nav saistīts ar siekalu dziedzeru pietūkumu, lai gan tas arī bērnam ir nepatīkami. Cūciņas ir bīstamas komplikācijām. Ja paralēli siekalu dziedzeriem netiek ietekmēti citi dziedzeru orgāni, slimība apstājas pēc 10-12 dienām. Tomēr jūs varat doties pastaigās. Bet nav jāsteidzas bērnudārzā vai skolā - bērnam joprojām ir grūti. Pēc slimības viņš ir novājināts un var viegli inficēties ar jaunām infekcijām, jums jāgaida vēl vismaz nedēļa.
Sarežģītas formas
Parotīts - slimība ir ļoti mānīga, papildus siekalu dziedzeriem tā skar daudzus citus orgānus, un šo bojājumu izpausmes ir daudz nopietnākas nekā kakla dziedzeru palielināšanās. Viena no visbiežāk sastopamajām komplikācijām ir aizkuņģa dziedzera bojājums ar pankreatīta attīstību.
Šī ir sāpīga slimība, īpaši mazam bērnam - tā sākas ar paaugstinātu drudzi un vispārējā stāvokļa pasliktināšanos apstākļi, parādās vēdera sāpes, asas, it īpaši nabas sektorā, vai parādās jostas roze sāpju raksturs.
Turklāt parādās slikta dūša un vemšana, caureja vai izkārnījumu aizture.
Ja papildus siekalu dziedzeru palielināšanai ir parādījušies līdzīgi simptomi, to nav iespējams ārstēt mājās - tas ir bīstami, un ir nepieciešama ātrā palīdzība un slimnīca. Ar cūciņu pankreatītu, strutainu apendicītu vai aizkuņģa dziedzera daļas fermentatīvu iznīcināšanu bieži vien notiek vienlaikus.
Šie apstākļi bērnam ir nāvējoši. ir iespējams veikt precīzu diagnozi un, ja nepieciešams, steidzami operēt bērnu tikai slimnīcā.
Pirms ātrās palīdzības ierašanās jūs nevarat mēģināt anestēt bērnu, dot viņam tabletes vai veikt klizmu, sildīšanas spilventiņus vai ledu uz vēdera, nav nepieciešams piespiest bērnu ēst - ļaujiet viņam vienkārši dzert, ja viņš vēlas, jo ar caureju un vemšanu tas var attīstīties dehidratācija.
Pēc slimnīcas bērnam būs arī jāievēro diēta, jo pankreatīts ir visas zarnu fermentu sistēmas darbības traucējums, un, lai izkrautu, būs jāievēro uztura ierobežojumi.
Vēl viena komplikācija
Vēl viena nopietna un ārkārtīgi bīstama komplikācija ir dzimumorgānu bojājumi - sēklinieki zēniem un olnīcas meitenēm. Meitenes, par laimi, reti cieš, bet zēniem tas ir grūtāk. Vecāki var viegli aizdomas par komplikācijām - sēklinieku zona vai abi uzbriest, āda kļūst sarkana un spīdīga, bērnam ir sāpes, sēklinieku audi pēc pieskāriena jūtas kā mīkla.
Bet, ja zēns ir mazs, jūs to redzēsit, un, ja viņš ir vecāks bērns, viņš var būt kautrīgs un slēpt sāpes, ir nepieciešams neatlaidīgi pārbaudīt dēlu. Zēni var sūdzēties par sāpēm vēderā, uzreiz pajautāt savam vīram vai arī smalki ieskatīties biksītēs.
Parasti ir secīga sakāve vispirms no vienas, un pēc pāris dienām un otrās sēklinieku reti kad sakāve ir uzreiz divpusēja vai izolēta vienā pusē. Ja tiek konstatētas šīs pazīmes, nekavējoties jādodas pie ārsta, iekaisumu nevar ārstēt patstāvīgi - tas zēnam draud ar turpmāku neauglību sēklinieku audu nāves dēļ.
Pirms ārsta ierašanās ir nepieciešams dot bērnam anestēzijas līdzekli, piemēram, nurofēnu vai paracetamolu, un likt viņu gulēt, turklāt no pārsējiem jums ir jāizveido šūpuļtīkls sēkliniekiem, nostiprinot galus uz jostas. Šī ierīce ļauj pacelt un atbalstīt iekaisušos sēkliniekus, kas mazina sāpes.
Sēkliniekus nekādā gadījumā nedrīkst sildīt, kompreses ir aizliegtas - jūs varat uzklāt auksta ūdens burbuli, bet ne ledu. Jūs nevarat smērēt ādu ar jebkādām ziedēm un krēmiem, neslaukiet ar jebkādiem losjoniem.
Bet visbīstamākā cūciņu komplikācija ir meningīta attīstība, smadzeņu un muguras smadzeņu membrānu iekaisums.
Tas sākas 5-7. Dienā no siekalu dziedzeru bojājuma attīstības brīža un izpaužas ar asu stāvokļa pārkāpumu, galvassāpēm, stīvumu - asu galvas aizmugures muskuļu sasprindzinājumu un vemšanu.
Galva tiek atmesta atpakaļ un apziņa ir traucēta, iespējami krampji. Ja tas attīstās, nekavējoties izsauciet ātro palīdzību - stāvoklis prasa tūlītēju palīdzību.
Pirms ātrās palīdzības ierašanās varat lietot diurētisku līdzekli - diakarbu vai furosemīdu, lai nedaudz samazināt pietūkumu, attīstoties krampjiem, nolieciet bērnu uz grīdas un uz sāniem, lai vemšanas gadījumā viņš neieelpotu vemt.
Ja diurētiskie līdzekļi nav pieejami, var ievadīt galvassāpes zāles, bet neko citu nevar izdarīt. Slimnīcā bērns tiks ievietots intensīvajā terapijā, tiks veikti pretiekaisuma un pretsāpju līdzekļi, un vidēji meningīts tiek ārstēts 10-12 dienu laikā.
Šīs slimības profilakse un vakcinācija pret cūciņu tiks aplūkota atsevišķā rakstā.
Lasiet arī:Vāja potence 30 gadu vecumā - ko darīt?
Avots: https://puzkarapuz.ru/content/226
Epidēmiskais parotīts (cūciņa)
Epidēmiskais parotīts (parotitis epidemica; sinonīms: cūciņa, cūciņa, parotīta infekcija) - infekcijas slimība, kurai raksturīgi dziedzeru orgānu un (vai) nervu sistēmas bojājumi.
Pastāv tipiskas un netipiskas cūciņu formas (izdzēstas un asimptomātiskas). Tipiskas formas: dziedzeris - izolēts tikai dziedzeru orgānu bojājums (pieauss, apakšžokļa dziedzeri, sēklinieki utt.
); nervozs - izolēts tikai centrālās nervu sistēmas bojājums (serozs meningīts, meningoencefalīts); kombinēts - centrālās nervu sistēmas un dziedzeru orgānu bojājumi (serozs meningīts kombinācijā ar cūciņu vai submaxillitis kombinācijā ar pankreatītu un meningoencefalītu un citiem kombinācijas).
Atkarībā no izmaiņu smaguma dziedzeru orgānos, centrālās nervu sistēmas un vispārējās intoksikācijas, tiek izdalītas vieglas, vidēji smagas un smagas formas.
Inkubācijas periods ir 11-23 dienas (vidēji 18-20 dienas). Tipiskos gadījumos slimība, kā likums, norit mērenā formā, sākas akūti, paaugstinoties temperatūrai līdz 38-39 ° un augstāk.
Ir pietūkums un sāpīgums pieauss dziedzeros, vispirms, kā likums, vienā pusē, un pēc 1-2 dienām - otrā. Reibums ir izteikts mēreni.
Dažos gadījumos 1-2 dienas pirms parotīdu dziedzeru pietūkuma sākuma tiek novērotas prodromālas parādības (vispārējs savārgums, letarģija, galvassāpes, miega traucējumi).
Parotīda dziedzera sakāve (kas visbiežāk tiek novērota) izpaužas kā tā izmēra palielināšanās; uz mīklas konsistences dziedzera palpācijas ar blīvējumu centrā, tas ir sāpīgi.
Paplašinātie pieauss dziedzeri izvirzīti no apakšžokļa ramus, pietūkums stiepjas uz priekšu līdz vaigam un aizmugurē, aizpildot iedobumu starp mastoidālo procesu un apakšžokli. Ievērojami palielinoties pieauss dziedzeriem, ausis izvirzās, un auss ļipiņa paceļas uz augšu.
Seja iegūst raksturīgu izskatu, saistībā ar kuru slimību sauc par "cūciņu". Āda paplašinātā siekalu dziedzera rajonā ir saspringta, bet ne hiperēmija. Dažreiz ir siekalu dziedzeru apkārtējo zemādas audu pietūkums. Pacientam ir grūti atvērt muti un viņš sūdzas par sāpēm košļājot.
Uz mutes dobuma gļotādas skartās pieauss dziedzera pusē ir parotīda (stenoniskā) kanāla ārējās atveres pietūkums un hiperēmija ap to.
Ar submandibular (submaxillitis) un zem mēles dziedzeru sakāvi tiek atzīmēts arī to pietūkums un sāpīgums. Slimības sākumā jebkuru siekalu dziedzeri var ietekmēt atsevišķi, tad tiek ietekmēti arī citi siekalu dziedzeri vai vienlaikus tiek iesaistīti dažādi siekalu dziedzeri.
Skarto dziedzeru pietūkums ilgst 5-7 dienas, dažreiz ilgāk, bet var būt ļoti strauja reversā dinamika. Dziedzeru pieplūdums netiek novērots. Orhīts, epididimīts, oophorīts, mastīts, bartolinīts, prostatīts un pankreatīts attīstās daudz retāk.
Dzimumdziedzeri biežāk tiek skarti pieaugušajiem un vecākiem bērniem (pubertātes laikā). Ar orhītu sāpes parādās sēklinieku zonā, kas izstaro cirksni, dažreiz ir sāpes gar spermatisko vadu. Sēklinieku izmērs palielinās, kļūst blīvs, sāpīgs, sēklinieki ir pietūkuši.
Orhīts var attīstīties gan atsevišķi, gan vienlaikus ar siekalu dziedzeru bojājumiem.
Pankreatīts bieži rodas vieglā un subklīniskā formā. Smagos gadījumos to papildina stipras sāpes vēderā, atkārtota vemšana, aizcietējums (dažreiz zarnu kustības ir šķidras), samazināta apetīte.
Centrālās nervu sistēmas sakāve bieži izpaužas kā serozs meningīts, smagākos gadījumos - meningoencefalīts. Tā kā cūciņām tiek novērota agrīna virēmija, izmaiņas ir iespējamas arī no citiem orgāniem un sistēmām (sirds un asinsvadu, urīnceļu).
Asinīs bieži tiek konstatēta leikopēnija un limfocitoze (dažos gadījumos slimības pirmajās dienās var būt leikocitoze), ESR ir vidēji paaugstināts vai normāls.
Cūciņas infekcijas gaita bieži ir viļņota ar atkārtotu temperatūras paaugstināšanos, kas saistīta ar secīgu dziedzeru orgānu vai centrālās nervu sistēmas iesaistīšanos procesā.
Izdzēsto slimības formu raksturo viegla gaita normālā ķermeņa temperatūrā. Viena vai abu parotīdu vai submandibulāro dziedzeru pietūkums ir neliels un ātri izzūd.
Asimptomātiskā forma tiek diagnosticēta tikai ar seroloģisko testu palīdzību.
Jaundzimušie un bērni pirmajā dzīves gadā reti saslimst ar cūciņu. Ja sieviete nedēļu pirms dzemdībām cieš no kādas slimības, bērns piedzimst ar klīniskām slimības pazīmēm vai arī tās attīstās pēcdzemdību periodā. Slimība nav smaga, parasti cūciņas vai submaxillitis formā.
Citi dziedzeri, kā arī centrālā nervu sistēma šajā procesā nav iesaistīti.
Ir atsevišķas norādes par spontāniem abortiem un bērnu ar attīstības traucējumiem piedzimšanu no sievietēm, kuras grūtniecības sākumā ir cietuši no šīs slimības, taču ir pārliecinoši pierādījumi par saistību starp grūtnieci ar cūciņu un attīstības anomālijām nav augļu.
Pieaugušajiem slimība parasti ir smagāka nekā bērniem, intoksikācija ir izteiktāka, drudžains periods ir garāks, komplikācijas rodas biežāk un tiek ietekmēti dzimumdziedzeri. Retāk nekā bērniem tiek ietekmēta centrālā nervu sistēma.
Orhītu, pankreatītu, serozu meningītu vai to kombināciju dažreiz var novērot bez iepriekšējas siekalu dziedzeru palielināšanās, kas apgrūtina diagnozi. Šajos gadījumos liela nozīme tiek piešķirta rūpīgi savāktai epidemioloģiskajai vēsturei, kā arī laboratorijas datiem.
Lielas briesmas rada cūciņu uzliesmojumi, kas notiek kazarmās jauniesaucamo vidū, hosteļos pusaudžu un vecākā skolas vecuma bērnu vidū.
Komplikācijas ir reti un galvenokārt pacientiem ar centrālo nervu sistēmu. Pēc encefalīta var novērot meningoencefalītu, parēzi, paralīzi, kā arī iekšējās auss bojājumus, kas noved pie kurluma. Ir aprakstīti redzes nerva atrofijas gadījumi.
Apraksts
Izraisītājs ir RNS saturošs vīruss, kas pieder paramiksovīrusu saimei. Jutīgs pret karstumu, žāvēšanu, dezinfekcijas līdzekļiem, bet izturīgs pret zemām temperatūrām.
Nav jutīgs pret ķīmijterapiju.
To var konstatēt siekalās pirmajās 2 slimības dienās, urīnā - līdz 14. dienai no slimības sākuma. cerebrospinālais šķidrums - pirmajās 6 dienās pēc pirmo CNS bojājumu klīnisko simptomu parādīšanās.
Infekcijas izraisītāja avots ir persona, kas kļūst infekcioza jau inkubācijas perioda pēdējās dienās un jo īpaši slimības pirmajās 3-4 dienās. Infekcijas perioda ilgums ir līdz klīnisko izpausmju pazušanai, bet ne mazāk kā 9 dienas no slimības sākuma. Pacientiem ar izdzēstām un asimptomātiskām formām ir liela nozīme infekcijas izplatīšanā.
Tiek pieņemts arī vīrusu pārnešana. Slimības izraisītājs izdalās no pacienta ķermeņa ar siekalām. Infekcija notiek ar gaisā esošām pilieniņām, tiešā saskarē ar pacientu. Nav pierādīta patogēnu pārnešana caur trešo personu un pacienta lietotajiem priekšmetiem. Jutība pret parotītu ir 30-50%.
Slimība rodas jebkurā vecumā, bet pirmsskolas un sākumskolas vecuma bērni ir visvairāk uzņēmīgi pret to. Bērni līdz 1 gada vecumam reti saslimst. Cūciņas tiek novērotas sporādisku gadījumu, epidēmiju uzliesmojumu veidā bērnu iestādēs un dažreiz pieaugušo grupās.
Tiek atzīmēta saslimstības sezonalitāte, tās lielākais pieaugums notiek ziemas un rudens mēnešos.
Pēc pārnestās slimības veidojas stabila imunitāte. Atkārtošanās notiek ļoti reti. Pasīvā imunitāte (iegūta no mātes) nodrošina imunitāti pret cūciņu pirmajos 6 dzīves mēnešos.
Diagnostika
Diagnostika tipiskos gadījumos, īpaši gadījumos, kad sākas parotīdu dziedzeru bojājumi, nav grūta. Tie rodas ar primāriem vai izolētiem aizkuņģa dziedzera, zem mēles un citu dziedzeru bojājumiem, ar izolētiem centrālās nervu sistēmas bojājumiem. Šajos gadījumos ir īpaši svarīgi ņemt vērā epidemioloģiskās vēstures datus.
No laboratorijas metodēm cūciņu infekcijas diagnosticēšanai praktiskajā darbā tiek izmantota komplementa saistīšanās reakcija un hemaglutinācijas inhibīcijas reakcija pārī savienotos asins serumos. Antivielu titra palielināšanai slimības dinamikā ir liela diagnostiska vērtība. Komplementa fiksācijas reakcijā kā antigēns tiek izmantota standarta diagnostika.
Ārstēšana
Pacienti ar vieglu un vidēji smagu slimību tiek ārstēti mājās. Bērni ar smagu slimības formu un visi pacienti ar centrālās nervu sistēmas bojājumiem, pankreatītu un orhītu ir pakļauti obligātajai hospitalizācijai.
Īpaša etiotropiska ārstēšana nav izstrādāta. Simptomātiskie līdzekļi ir noteikti. Akūtā slimības periodā ir nepieciešams gultas režīms. Ieteicams dzert daudz šķidruma, šķidru vai daļēji šķidru pārtiku.
Pēc ēšanas jums vajadzētu izskalot muti ar vārītu ūdeni vai 2% nātrija bikarbonāta šķīdumu.
Ar siekalu dziedzeru sakāvi skartajā zonā tiek parādīts sauss karstums (sildīšanas spilventiņš vai zila gaisma), ievērojami palielinoties ķermeņa temperatūrai - pretdrudža līdzeklis.
Ar pankreatītu tiek noteikta piena diēta, tauki un olbaltumvielas ir ierobežotas, ar biežu vemšanu ir norādīta intravenoza ievadīšana. pilienveida izotoniskā nātrija hlorīda šķīduma injekcija ar pretrunu ar vecumu saistītās devās, pankreatīns 5-6 dienas.
Serozā meningīta gadījumā mugurkaula pieskāriens ir nepieciešams ne tikai kā diagnostika, bet arī kā terapeitisks līdzeklis (intrakraniāla samazināšana) spiediens), dehidratācijas terapija - intramuskulārs magnija sulfāta šķīdums, intravenozs 25% glikozes šķīdums ar askorbīnskābi un vitamīnu 1.
Smagos seroza meningīta un meningoencefalīta gadījumos kortikosteroīdus izraksta 6-8 dienas. Ar izteiktu intrakraniālā spiediena palielināšanos ir norādīti diurētiskie līdzekļi.
Ar orhītu tiek noteikts stingrs gultas režīms, valkājot suspensiju, aukstums pirmajās 2-3 dienās, antihistamīni, pretiekaisuma līdzekļi. Ar izteiktu sēklinieku pietūkumu un sēklinieku palielināšanos kopā ar konservatīvu terapiju tiek izmantota ķirurģiska ārstēšana - sēklinieku tunikas albuginea sadalīšana. Ir pieredze orhīta ārstēšanā ar ribonukleāzi.
Vairumā gadījumu prognoze ir labvēlīga: notiek pilnīga atveseļošanās. Tomēr pēc serozā meningīta un īpaši meningoencefalīta bieži attīstās cerebrastēniskais sindroms (paaugstināta uzbudināmība un aizkaitināmība, nogurums, galvassāpes utt.)
) un dažreiz hipertensijas sindroms. Tāpēc atveseļošanās gadījumi ar cūciņu centrālās nervu sistēmas bojājumiem ir pakļauti pediatra un neiropatologa ambulancei. Novērošanas periods ir individuāls.
Tūlīt pēc izrakstīšanas no slimnīcas ieteicams lietot mājas režīmu 2-4 nedēļas atkarībā no stāvokļa. Ieteicams ierobežot skolas slodzi un atbrīvot bērnu no sporta uz 6 mēnešiem, kā arī no profilaktiskās vakcinācijas uz 1 gadu.
Tiem, kuriem ir bijis cūciņu orhīts, vēlāk var rasties sēklinieku atrofija, pavājināta spermatoģenēze un samazināta auglība un seksuālā funkcija.
Profilakse
Aktīva imunizācija ar dzīvu vakcīnu no novājināta celma L-Z tiek veikta 15-18 mēnešu vecumā. Slimi ir izolēti, līdz izzūd klīniskie simptomi (vismaz 9 dienas pēc slimības sākuma). Pirmsskolas vecuma bērni, kuriem bijusi saskare ar slimu cūciņu, nav atļauti bērnu aprūpes iestādē no 11. dienas no saskares brīža līdz 21. dienai. Galīgā dezinfekcija netiek veikta.
© Krievijas Medicīnas zinātņu akadēmijas Medicīnas enciklopēdija
Avots: http://doctorpiter.ru/diseases/78