Waarom is de morfologie van het sperma verstoord en hoe wordt het behandeld?
Studie voor spermamorfologie: normen en aanbevelingen voor verbetering

Het vermogen van een man om zwanger te worden wordt beïnvloed door een verscheidenheid aan factoren, waarvan de belangrijkste de kwalitatieve en kwantitatieve samenstelling van het zaad is. Om deze samenstelling te bepalen, wordt een diagnostische methode gebruikt die spermogram wordt genoemd. Met de methode kunt u elke vorm van spermapathologie identificeren en de oorzaak van onvruchtbaarheid bepalen.
Naast het bepalen van het vermogen van mannelijke geslachtscellen om te bevruchten, kan een spermogram onthullen de aanwezigheid van ziekten van het mannelijke urogenitale systeem, wat ook een belangrijk effect heeft op vruchtbaarheid.
De term "spermamorfologie" wordt opgevat als de studie van mannelijke geslachtscellen om te voldoen aan hun anatomische norm. Bij het onderzoek van het spermogram wordt aandacht besteed aan de structuur van de kop, het lichaam en de staart van de sprmatozoïde.
Sperma kan een bepaald percentage atypische kiemcellen bevatten, en hoe hoger dit percentage, hoe lager het vermogen van een man om te bevruchten.
Spermamorfologie wordt beoordeeld met behulp van een methode die het "Kruger-spermagram" wordt genoemd.
Tegenwoordig wordt deze techniek als de belangrijkste beschouwd, deze wordt vrij vaak gebruikt en wordt als de meest informatieve beschouwd.
De mannelijke voortplantingscel - de zaadcel - bestaat uit drie samenstellende delen: kop, lichaam en staart.
Elk onderdeel heeft zijn eigen specifieke functies en is nodig voor de cel om te kunnen: levensvatbaar blijven en het vermogen hadden om snel te bewegen binnen de vrouwelijke reproductieve systemen.
Dus in het hoofdgedeelte van het sperma bevindt zich bijvoorbeeld de hele reeks chromosomale componenten die via de vaderlijke lijn aan het kind worden doorgegeven.
Bovendien is er in het hoofdgedeelte een bepaalde enzymsamenstelling, met behulp waarvan het membraan van de vrouwelijke voortplantingscel oplost tijdens de introductie van het sperma erin. Het spermalichaam, in de vorm van cellulaire mitochondriën, is de bron van de energiereserve van de cel en het staartgedeelte is nodig voor de uitvoering van de motorische functie.
Een anatomisch gezonde mannelijke voortplantingscel zou alle drie de componenten moeten hebben. Het kopgedeelte van het sperma heeft een enigszins langwerpige ronde vorm, het nekgebied bij de overgang van het hoofd naar het lichaam moet dun zijn.
Het staartgedeelte van de cel is glad, de dikte ervan is in het hele gebied ongewijzigd. Het staartgedeelte is langer dan het hoofdgedeelte in een verhouding van ongeveer 10:1.
Alle afwijkingen van de normale structuur van de spermatozoa zijn duidelijk zichtbaar bij onderzoek met een microscoop. Cellen met abnormale ontwikkeling worden beschouwd als cellen met de volgende morfologische kenmerken:
- schending van de dikte van het staartgedeelte van de cel;
- te lang of te kort de lengte van de staart van het sperma;
- het staartgedeelte kan in een rechte hoek worden gedraaid of gebogen, wat de mobiliteit ervan volledig uitsluit;
- de structuur van de staart van het sperma kan een gevorkt uiterlijk hebben;
- sperma kan twee hoofddelen hebben;
- het hoofddeel kan te groot of te klein zijn in vergelijking met de norm;
- de cel mag geen staart of kop hebben;
- op het spermalichaam is de afwezigheid van een celmembraan te vinden;
- in de structuur van de cel kunnen vacuolen huilen in plaats van chromatine;
- het chromatine van de cel kan een atypische structuur hebben;
- te klein acrosome gebied.
Als het spermogram sperma bevat met vergelijkbare atypische tekens, betekent dit dat de vruchtbaarheid van de man verminderd of helemaal afwezig is.
Onlangs is het niveau van afnemende mannelijke vruchtbaarheid een toenemende zorg van artsen geworden.
De negatieve impact van het milieu, frequente stress, verslaving aan slechte gewoonten, ongezonde voeding, een zittende levensstijl - dit alles beïnvloedt de algehele gezondheid en gaat niet voorbij zonder een spoor achter te laten voor het seksuele cellen.
Naast externe redenen kunnen ook interne (exogene) factoren de boosdoeners worden genoemd van de verstoorde morfologie van sperma:
- chirurgische ingrepen of letsel aan de testikels hebben ondergaan, het orgaan dat zaadvloeistof produceert;
- liesbreuk;
- blootstelling aan hoge doses ioniserende straling bij de behandeling van kanker;
- verwijding van de aderen van de zaadstreng, die de bloedtoevoer naar de testikels en hun normale werking verstoort (deze aandoening wordt varicocele genoemd en voor de behandeling ervan is het heel vaak nodig om een operatie te ondergaan) interferentie);
- ziekten van de mannelijke geslachtsklier (prostaat), die kunnen worden veroorzaakt door infectieuze ontstekingshaarden (prostatitis) of geassocieerd zijn met tumorprocessen (prostaatadenoom);
- ziekten van het endocriene systeem, wanneer er hormonale onevenwichtigheden zijn, waarbij de productie van cellen met een normale morfologie wordt verstoord;
- een bacteriële of virale infectie van het urogenitale systeem.
Inguinale hernia Ontsteking van de prostaatklier
Bij het bestuderen van de oorzaken van de schending van de morfologische structuur van mannelijke spermatozoa, ontdekten experts dat vrije radicalen zijn in staat om de structuur van kiemcellen in verschillende stadia van hun vorming te veranderen en zijn ook in staat om reeds volwassen levensvatbare te vernietigen cellen.
Om het zaadejaculaat volgens het Kruger te onderzoeken, moet het worden opgevangen in een steriele container. De man zal het materiaal voor analyse zelf moeten krijgen door middel van masturbatie.
Voordat u begint met het verzamelen van ejaculaat, moet u uw handen en geslachtsdelen, inclusief de liesstreek, grondig wassen met wasmiddelen.
De container voor het opvangen van ejaculaat moet ook schoon zijn: schending van de steriliteit kan de analyseresultaten verstoren.
Tijdens het verzamelen van materiaal moet je proberen om zelfs maar een onbeduidend deel van het ejaculaat te verliezen, en als het vanaf de eerste keer is het niet gelukt, dan zal de spermawinning herhaald moeten worden, maar dit kan pas daarna week. Een dergelijke strikte verzameltechniek wordt gerechtvaardigd door het feit dat het percentage typische en atypische cellen wordt beschouwd op basis van: het totale volume aan sperma dat vrijkomt tijdens geslachtsgemeenschap, en een onderschatting van dit volume zal leiden tot vooringenomenheid resultaten.
Het proces van het doneren van sperma wordt voorafgegaan door een bepaalde voorbereidende fase, die erin bestaat dat ten minste gedurende drie dagen om contact met giftige materialen en stoffen, waaronder alcohol, roken, drugs, uit te sluiten. Bovendien is het een week voor de analyse noodzakelijk om geslachtsgemeenschap uit te sluiten. Dit is nodig zodat de microflora van de partner niet in de plasbuis aanwezig is.
Als een man een kuur met hormonale therapie ondergaat, kan een Kruger-spermagram alleen worden gedaan door zes maanden na het einde van zo'n kuur, zodat het lichaam de tijd heeft om zijn natuurlijke hormoonhuishouding te herstellen evenwicht.
Volgens de regels voor het voorbereiden van de analyse, wordt het verzamelen van materiaal niet uitgevoerd tijdens een nieraandoening, vergezeld van een ontstekingsproces - pas na 10 dagen na herstel kun je plannen spermagram.
Voor verkoudheid gelden dezelfde regels.
Het verzamelde materiaal moet uiterlijk een uur na ontvangst voor onderzoek worden opgestuurd, daarom wordt het meestal verzameld in een speciale ruimte van het laboratorium.
Om de resultaten van testen volgens Kruger te beoordelen, wordt de geaccepteerde norm vergeleken met het testmateriaal, waarna een conclusie wordt getrokken als percentage van het aantal levensvatbare zaadcellen. De analyse-decodering zal de volgende indicatoren bevatten:
- volumetrische hoeveelheid ejaculaat - de normale hoeveelheid wordt beschouwd als een volume van 2,5 tot 5 milliliter;
- spermakleur - hoogwaardig ejaculaat is altijd wit, soms kan het een beetje grijsachtig zijn;
- liquefactiesnelheid - de norm is de tijd voor liquefactie van sperma binnen 15 minuten;
- pH-waarde (zuurgraad) - indicatoren van de zuurgraad van het ejaculaat kunnen in het bereik van 7,5 tot 8,0 liggen;
- het aantal cellen in 1 milliliter - het aantal zaadcellen in 1 milliliter van het onderzochte ejaculaat is normaal gesproken van 30 tot 110 miljoen;
- het totale aantal sperma - in het ejaculaat dat wordt afgeleverd voor testen, worden normaal gesproken 45 tot 650 miljoen cellen gevonden;
- beweeglijkheid van sperma - normaal gesproken zijn sperma beweeglijk;
- celmorfologie - vergelijk het aantal anatomisch gezonde zaadcellen in relatie tot abnormale, tegelijkertijd wordt de normale indicator beschouwd als 40-60 procent van morfologisch gezond sperma;
- spermatogenese - jong onrijp sperma kan in het sperma aanwezig zijn;
- geagglutineerd sperma - gezond sperma bevat ze niet;
Geagglutineerd sperma
- leukocytcellen - niet meer dan een paar eenheden;
- erytrocytencellen - mogen niet aanwezig zijn;
- amyloïde lichamen - niet gevonden in normaal ejaculaat;
Amyloïde lichamen
- lecithinekorrels - niet gevonden in hoogwaardig sperma;
- slijm - er zijn geen normen, maar normaal sperma mag geen slijm bevatten.
Lecithine korrels
Bij het berekenen van het percentage abnormale celmassa wordt speciale aandacht besteed aan cellen die geen kop hebben, omdat in dit deel van het sperma al het genetische materiaal zit dat door een man op zijn lichaam wordt overgedragen nakomelingen.
Soms kan het zijn dat de morfologische analyse er normaal uitziet, in overeenstemming met de normen die zijn aangenomen door de Wereldgezondheidsorganisatie (WHO), maar de partner nog steeds niet zwanger kan worden.
Om de oorzaken van pathologische vruchtbaarheid te begrijpen, krijgt een man aanvullende diagnostiek - een MAP-test. Met behulp van deze test worden de oorzaken van sperma-agglutinatie onthuld wanneer twee cellen door een bepaald eiwit-enzym aan elkaar worden gelijmd.
Dergelijke defecten in zaadcellen zorgen ervoor dat ze hun vermogen om te bewegen verliezen.
Om het aantal morfologisch typische en atypische cellen te bepalen, wordt een kleine hoeveelheid ejaculaat gebruikt, die op een speciale bril wordt aangebracht. Klaar gedroogde uitstrijkjes worden gekleurd met speciale reagentia (nigrosine en eosine) en zaadcellen worden op het gekleurde monster geteld voor onderzoek onder een microscoop.
Geef bij het bepalen van de afwezigheid of aanwezigheid van sperma-agglutinatie in het resultaatformulier aan: het type (welke delen van de cellen aan elkaar zijn gelijmd) en gebruik vijf waarden die overeenkomen met de graad pathologie.
De eerste waarde is gemarkeerd met een "-" - dit betekent dat er geen agglutinatie in het sperma is, en de andere 4, gemarkeerd van "+" tot "++++", zullen worden aangeven dat er een anomalie is waarbij het vermogen om zaadcellen te verplaatsen is verminderd of er een compleet is onbeweeglijkheid.
Om de spermogram-indicatoren te verbeteren, moet een man een medisch onderzoek ondergaan en de redenen vinden voor de verslechtering van de samenstelling van zijn sperma. Om de beweeglijkheid van sperma te vergroten, is het noodzakelijk om hormonale stoornissen te herstellen, om de ontstekingsprocessen van het urogenitale systeem te genezen, om de toestand van de prostaat en testikels te controleren.
Daarnaast moet je letten op aspecten als het uit je leven bannen van roken, alcoholisme, blootstelling aan elke vorm van schadelijke straling voor de gezondheid, evenals chemische en giftige stoffen. Artsen kennen meer dan één voorbeeld uit het leven, toen, na het elimineren van ongunstige factoren, de kwaliteit van het sperma aanzienlijk verbeterde.
Om de vruchtbaarheid van sperma te verhogen, zullen medicijnen en supplementen helpen die de algehele tonus en immuunstatus van het lichaam, vitamine- en mineraalcomplexen, biologische stimulerende middelen verbeteren.
Het is noodzakelijk om stress, een zittende levensstijl uit te sluiten, te stoppen met het dragen van strak ondergoed. Daarnaast is het voor een man belangrijk om regelmatig actief seksueel actief te zijn met een frequentie van minimaal 3-4 per week.
Het dieet moet componenten bevatten zoals noten, zuivelproducten, groenten, fruit, dierlijke eiwitten, vis.
Experts adviseren mannen om regelmatig, minstens één keer per jaar, de bekkenorganen te onderzoeken en uitstrijkjes van het urethrakanaal te nemen op de aanwezigheid van seksueel overdraagbare aandoeningen.
Een tijdige reactie op storingen in het voortplantingssysteem zal mannelijke onvruchtbaarheid helpen voorkomen, als dit probleem de juiste aandacht krijgt.
Er moet ook aan worden herinnerd dat de behandeling van infectieziekten door beide partners tegelijk met de daaropvolgende levering van controletests moet worden uitgevoerd.
In de meeste gevallen is het heel goed mogelijk om de kwalitatieve en kwantitatieve indicatoren van sperma in een relatief korte periode te verbeteren. - met kwaliteitstherapie en een correcte levensstijl.
Zie de volgende video voor informatie over welke spermogram-indicatoren belangrijk zijn om zwanger te worden.
Bron: https://vrach365.ru/beremennost/planirovanie/dlya-muzhchin/morfologiya-spermatozoidov/
Sperma hoofd pathologie
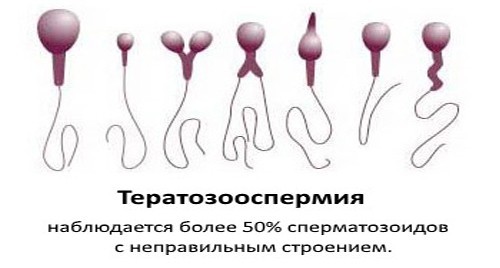
hoofd pathologie - een relatief veel voorkomende oorzaak van onvruchtbaarheid bij mannen, die kan worden opgespoord door een spermogram. Het is een morfologische aandoening van de structuur van de kop van het sperma.
Samen met afwijkingen in het uiterlijk en de structuur van de nek en staart, wordt hoofdpathologie meestal veroorzaakt door hormonale stoornissen, infecties, verslavingen, slechte ecologie, trauma en is de reden voor de diagnose van teratozoöspermie (lelijke sperma).
In dit geval zou meer dan de helft (of liever meer dan 80%) van alle spermatozoa een abnormale structuur moeten hebben.
Deze anomalie is onderverdeeld in verschillende typen: microcefalie, macrocefalie (gediagnosticeerd met schendingen van de verhoudingen en grootte van het hoofd), ronde, peervormige, conische vorm van het hoofd, 2 of meer koppen in plaats van één, pathologie van het acrosoom van het hoofd (bijvoorbeeld de asymmetrische positie).
Hoe hoger het percentage zaadcellen met vergelijkbare aandoeningen, hoe groter de kans op problemen met de conceptie, het verloop van de zwangerschap en de gezondheid van de pasgeborene.
Spermogram en zijn decodering
Bij de diagnose onvruchtbaarheid ondergaan beide partners een grondig medisch onderzoek. Voor de diagnose van mogelijke problemen bij een man is een spermogram van groot belang. Een spermogram is een microscopisch onderzoek van het ejaculaat, uitgevoerd in dergelijke gevallen:
- met problemen met natuurlijke conceptie in een paar,
- met een toekomstige donatie,
- met een geplande conceptie, als de echtgenoten zeker willen zijn van hun gezondheid;
- bij het invriezen van sperma,
- tijdens IVF, ICSI.
Een spermogram kan de aanwezigheid van een klein percentage defecte mannelijke geslachtscellen in het normale ejaculaat van een reproductief gezonde man aantonen.
De pathologie van de structuur van sperma in de norm volgens de WHO mag niet hoger zijn dan 50%.
De kans op bevruchting neemt af als, naast het aangegeven probleem, het spermogram een klein volume sperma (minder dan 1 ml), een klein aantal beweeglijk, levend sperma, de aanwezigheid van antilichamen, erytrocyten vertoont.
Een slecht spermogram interfereert niet altijd met zwanger worden, maar de pathologie van het hoofd kan de gezondheid van de ongeboren baby beïnvloeden als het ei wordt bevrucht met precies zo'n sperma.
Hoe beïnvloedt een slecht aantal zaadcellen de vruchtbaarheid?
Conceptueel kan één gezond sperma een eicel bevruchten. Maar onder natuurlijke omstandigheden zouden er minstens 15 miljoen zaadcellen moeten zijn die tot bevruchting in staat zijn. met een voldoende hoeveelheid ejaculaat (van 2-2,5 ml). Voor conceptie zijn 500-700 duizend voldoende.
, aangezien alleen volwaardig sperma een strenge selectie kan ondergaan in een agressieve zure omgeving baarmoederhalsslijm van een vrouw en penetreer vervolgens in het bovenste deel van het baarmoederhalskanaal om uiteindelijk te bereiken jou doel.
Als het in alle opzichten normaal is, ook zonder hoofdaandoeningen, het sperma in het ejaculaat minder dan 15% is, kan in-vitrofertilisatie zeer moeilijk (tweekoppig, met een te grote of te kleine kop, spermatozoa zullen niet in staat zijn om het membraan van de vrouwelijke voortplantingscel binnen te dringen).
Hoewel, volgens de beoordelingen van individuele vrouwen, ze op natuurlijke wijze zwanger konden worden, zelfs met 90% van het lelijke sperma in het sperma. Maar over het algemeen is de kans op een dergelijke zwangerschap, evenals de geboorte van een gezond kind, als zijn vader zo'n pathologie heeft, praktisch nul.
Oorzaken
De pathologie van het hoofd kan, net als andere delen van de mannelijke voortplantingscel, worden veroorzaakt door een of een groep negatieve factoren, waaronder:
- problemen met hormonale niveaus bij een man;
- genetische aangeboren ziekten;
- chromosomale verstoringen, inclusief leeftijdsgebonden;
- virale en andere infecties;
- acute en chronische ontstekingsprocessen;
- verschillende ziekten die het optreden van abnormale en defecte spermavorming kunnen beïnvloeden (bijvoorbeeld varicocele);
- constante blootstelling aan straling;
- andere negatieve omgevingsfactoren;
- verslavingen: alcohol, roken, drugs;
- trauma aan de testikels, penis;
- stress, nerveuze spanning.
Behandeling
Deze pathologie heeft in de regel geen enkele medische behandeling. Een slecht spermogram geeft aan dat de oorzaken die het hebben veroorzaakt, moeten worden weggenomen. De vorming van abnormale vormen van sperma kan gepaard gaan met ontsteking van de geslachtsorganen. In dit geval moet u eerst de ontsteking verwijderen.
Als de pathologie werd veroorzaakt door een onbalans van hormonen, zal de arts hormoontherapie voorschrijven. Bij varicocele is een operatie geïndiceerd. De praktijk leert dat na chirurgische verwijdering van spataderen van de testikels, het spermogram verbetert, en daarmee de kans op conceptie bij een paar toeneemt.
Naast het elimineren van de directe oorzaken, is het nuttig voor de kwaliteit van het sperma om preparaten te nemen die een specifiek aminozuur bevatten, evenals vitamines, micro- en macro-elementen.
Versterking van het immuunsysteem en een dieet rijk aan zink, jodium, selenium en foliumzuur kan de vorming van sperma met de verkeerde kop remmen. Het is belangrijk om regelmatig honing te consumeren, bijenproducten bijvoorbeeld, eet elke dag 0,5 theelepel bijenpollen.
Voor de duur van de behandeling, of beter voor altijd, moet de man slechte gewoonten volledig opgeven, ernstige stress vermijden en zijn baan opzeggen in gevaarlijk werk.
Als abnormale spermatogenese ongeneeslijk is, is het beter om tijdig gebruik te maken van ICSI- en IVF-technologieën.
Hoofdpathologie en folkremedies
Voor hoofdpathologieën die conceptie voorkomen, probeer gewone thee te vervangen door kruidenthee.
Brouw bessenbladeren - ze zijn niet alleen rijk aan ascorbinezuur, maar ook aan B9, en deze vitamine, zoals hierboven vermeld, helpt de productie van gezond sperma te normaliseren.
Drink deze bessenthee met of zonder suiker, 200-250 ml driemaal daags gedurende een maand. Als het aantal zaadcellen na 30-40 dagen niet verbetert, kunt u een beroep doen op de volgende remedie.
Eet meer pompoengerechten: pap, aardappelpuree, gedroogde pompoen. Drink 's ochtends en' s avonds een glas vers, ingeblikt, verdampt (maar niet in de winkel gekocht) pompoensap. Deze remedie kan in onbeperkte hoeveelheden worden gebruikt zonder angst voor complicaties of bijwerkingen.
Een afkooksel van brandnetelbladeren, berken- en weegbreezaden kun je 2 weken drinken. U moet het geneesmiddel 's morgens op een lege maag gebruiken en daarna nog 2 keer voor de maaltijd, 300 ml per dag.
Dieet gericht op B9
Eet noten, lever, zeevruchten en kies uit vis zalm, tonijn, donkergroene groenten (vooral mager op spinazie, peterselie). Eet asperges, broccoli, spruitjes, wortelen, melk, rundvlees, lamskip. Gebruik voor kruiden, naast krenten, munt. Granen en volkorenmeel zijn ook nuttig.
Bron: https://ekoaist.ru/muzhskoe-besplodie/patologiya-golovki-spermogramma.html
Sperma morfologie

Spermamorfologie is een methode om sperma met een microscoop te onderzoeken op anatomische compliantie volgens de WHO. Het sperma bevat een bepaald percentage afwijkend sperma.
Dit kunnen anatomische inconsistenties zijn met de norm van het spermalichaam, zijn kop, staart. Alleen met behulp van sperma met normale morfologie en activiteit kan een eicel worden bevrucht.
Hoe meer afwijkingen, hoe kleiner de kans op conceptie.
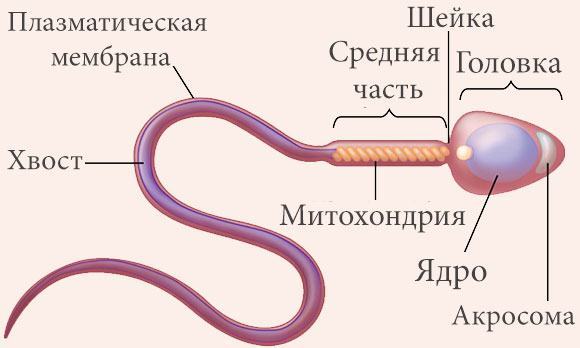
Sperma structuur
Een normaal sperma zonder afwijkingen bestaat uit een lijfje, kop en staart. Elk element vervult zijn functie, waardoor het niet sterft tijdens de bevruchting, snel door de eileider beweegt en levensvatbaar blijft.
Het hoofd bevat de kern, die de genetische set van de vaderlijke chromosomen draagt. Daarnaast bevat het speciale enzymen die de eischaal kunnen oplossen.
- Het lichaam levert met behulp van mitochondriën energie voor het werk van de staart van de geslachtsgameet.
- De staart helpt het sperma te bewegen. De optimale bewegingssnelheid varieert van 25 tot 30 cm in 60 minuten. In een zure omgeving sterft een deel van het sperma af. De rest gaat naar de baarmoeder en eileiders.
- Het hoofd bevat een genetische set chromosomen die het ongeboren kind zal bezitten. Het bevat speciale enzymen die de schaal van het vrouwelijke ei oplossen.
Wat is de norm?
In een gezonde geslachtsgameet zijn alle drie de delen (kop, staart en lichaam) duidelijk te onderscheiden. Verlichting op het hoofd bereikt 50-70%.Het hoofd kan worden afgerond, in sommige gevallen is het plasmamembraan zichtbaar. Alle zaadcellen moeten op maat worden gemaakt volgens medische normen.
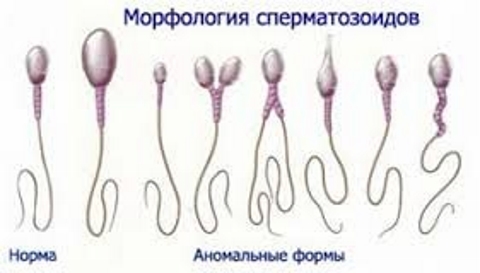
Spermapathologieën
- Het acrosomale gebied is kleiner dan normaal, variërend van 0 tot 40%.
- Meerdere koppen, asymmetrie van het acrosomale gebied, kubusvormig chromatine, enz.
Als een spermadefect met abnormale morfologie zich in de nek of het lichaam bevindt, verandert de vorm ervan.
- Een gebogen nek resulteert bijvoorbeeld in een rechte hoek tussen het lichaam en de staart.
- Het middelste deel is asymmetrisch aan het hoofd bevestigd - de verdikking van het lichaam is ongelijk.
- Het lichaam kan een mitochondriaal membraan missen.
Bij staartafwijkingen is het te kort of te lang. De zaadvloeistof kan geslachtsgameten bevatten met variërende staartdiktes over de gehele lengte, met een gekantelde staart; met een staart in een hoek van meer dan 90 graden ten opzichte van het lichaam. Sperma kan meerdere afwijkingen tegelijk hebben.
- Misschien is de volledige afwezigheid van het cytoplastische membraan of het gebied ervan te klein en in procenten veel minder dan de geaccepteerde norm.
- Pathologieën kunnen de volledige afwezigheid van de staart of het draaien ervan omvatten.
- Afwijkingen van de norm in de structuur zijn goed zichtbaar onder een microscoop.
- Soms heeft een man een grote hoeveelheid sperma met kleine koppen in de zaadvloeistof (globozoöspermie).
- In sommige gevallen, met een fragiele verbinding van de staart met het lichaam op de plaats van de basale plaat, wordt het hoofd gescheiden en vernietigd.
Oorzaken die tot afwijkingen leiden
- Defecten treden vaak op als gevolg van pathologieën van de testikels en het onvermogen om sperma van de gewenste kwaliteit te produceren. Dit manifesteert zich na verwondingen, chirurgische ingrepen, hernia's in de liesstreek, na chemotherapie bij kanker.
- Manifestaties van varicocele of vergroting van de aderen van de zaadstreng kunnen ook de morfologie van het sperma negatief beïnvloeden. Het effect van varicocele op de productie van abnormale reproductieve gameten is niet onderzocht.
Maar de meeste problemen met de structuur en defecten van het sperma komen juist voor bij mannen die aan deze ziekte lijden.
- Schending van de normale structuur van geslachtscellen treedt op na ontstekingsprocessen, waaronder prostatitis, virusschade en seksueel overdraagbare aandoeningen.
- Indirect kunnen ziekten van het endocriene systeem ook afwijkingen van de norm in de structuur van sperma beïnvloeden. In dit geval wordt de hoeveelheid vrijgekomen sperma verminderd.
Aanbevelingen voor het doneren van sperma
De levering van sperma voor spermamorfologie bij een man vindt plaats met alleen masturbatie. Onvoltooide geslachtsgemeenschap of andere methoden voor het verkrijgen van sperma kunnen voor dit doel niet worden gebruikt. Om de levering van een spermogram te vergemakkelijken, is een speciale ruimte uitgerust met een scherm voor het bekijken van films met erotische inhoud of soortgelijke tijdschriften.
De volgende zijn voorlopig voorbereid voor de analyse:
- 1-2 weken voor het spermogram wordt de hoeveelheid fysieke activiteit verminderd;
- U mag geen geslachtsgemeenschap hebben binnen 3-7 dagen voor de levering van het sperma;
- Een week voor de analyse wordt het niet aanbevolen om sauna's te bezoeken, baden met warm water te nemen;
- Je mag niet roken en alcohol drinken;
- Gedurende 14-21 dagen moet u stoppen met alle medicijnen en voedingssupplementen.
Soms worden twee spermatesten uitgevoerd. De tweede keer wordt de analyse op dezelfde manier uitgevoerd. Herhaald spermogram kan met andere methoden worden uitgevoerd en met andere parameters worden ontcijferd.
De analyse begint onmiddellijk, er mogen niet meer dan 3 uur verstrijken vanaf het moment van levering van het sperma. Anders zijn de resultaten mogelijk niet betrouwbaar. Met behulp van laboratoriumonderzoeken en tests is het mogelijk om de afwezigheid of aanwezigheid van een ontsteking te identificeren, andere factoren die tot onvruchtbaarheid leiden.
Norm in laboratoriumonderzoek
- Het spermavolume varieert van 2 tot 5 ml. Als het minder is, duidt dit op oligospermie, ontsteking van de prostaat. Bij het ontstekingsproces bestaat 2/3 van het sperma uit slijm.
- Zuurgraad van het sperma. De norm in indicatoren varieert van 7, 6 tot 8. Als het sperma zuur is, is er een ontstekingsproces in de testikels of prostaat.
- Oplostijd van sperma. Normale spermaconsistentie: vezelig, vloeibaar binnen 15 minuten. Als deze periode langer is, wordt het vermogen om de partner te bevruchten verminderd.
- Kleur. Normale kleur: wit. De aanwezigheid van een gele of groenachtige tint duidt op de aanwezigheid van een ontsteking. En de transparantie van de zaadvloeistof laat zien dat het aantal zaadcellen erin minder is dan normaal.
- Morfologische analyse wordt uitgevoerd in twee soorten. De eerste beschouwt alleen de structuur van de reproductieve gameten om te voldoen aan de WHO-normen, rekening houdend met de spermakop. De tweede methode, Kruger-spermamorfologie genaamd, analyseert de vorm en het uiterlijk van het sperma. Het wordt uitgevoerd volgens strikte WHO-criteria.Dit onderzoek wordt alleen gedaan in moderne klinieken die zijn uitgerust met speciale apparatuur.
Behandeling voor slechte morfologie
Vóór de behandeling moet u een reeks tests en procedures ondergaan om de oorzaken van afwijkingen te identificeren. Dit is een echo van mannelijke organen, een spermogram, een bloedtest voor hormonen, een bacterioscopische sperma-analyse. Op basis van het uitgevoerde onderzoek stelt de arts een behandelprogramma op.
Fysieke activiteit
Het is belangrijk dat de man meer beweegt. Dit zal helpen bij het elimineren van bekkencongestie. Om dit te doen, moet je stoppen met slechte gewoonten en sporten. De beste sporten om bekkencongestie te voorkomen zijn zwemmen, hardlopen en wandelen in het zwembad.
Eten
Voeding speelt een belangrijke rol bij de juiste vorming van zaadcellen. Het zal de morfologie van het sperma helpen veranderen en verbeteren. Om dit te doen, moet u uw dieet aanvullen met vitamines en micro-elementen (zink, selenium, enz.).
Het is noodzakelijk om gefrituurde gerechten te minimaliseren, het menu te verrijken met zeevruchten, fruit, groenten, honing. De arts kan speciale vitaminecomplexen voorschrijven die de voortplantingsfunctie verbeteren.
Bron: https://stojak.ru/besplodie/morfologiya-spermatozoidov.html
Laboratoriumonderzoek van sperma
Slecht spermogram bij mannen wordt in zeldzame gevallen gedetecteerd. Sperma verandert zijn parameters om vele redenen. Deze parameter is vooral belangrijk bij het identificeren van problemen met conceptie bij gehuwde paren.
De planningsfamilie wordt naar een reeks onderzoeken gestuurd. Een vrouw wordt gediagnosticeerd met het vermogen om te ovuleren, hormonale niveaus en doorgankelijkheid van de eileiders. Voor een man is het noodzakelijk om een goed spermogram en hormonale niveaus te hebben.
Wat is deze indicator?
De secretievloeistof moet een bepaalde viscositeit en samenstelling hebben. Als een van de parameters wordt geschonden, is conceptie onmogelijk.
Spermatozoa moeten de juiste structuur en rechtlijnige mobiliteit hebben. Dit kan alleen in het laboratorium worden vastgesteld als het sperma onder een microscoop wordt geplaatst.
Sperma is onderverdeeld in verschillende soorten. Om dit te doen, worden ze onderverdeeld volgens hun vorm, mobiliteit en hoeveelheid. Er zijn vier hoofdtypen:
- Cellen met de juiste structuur en rechtlijnige mobiliteit;
- Sperma, regelmatig van vorm, maar bewegend in een cirkel;
- Spermatozoa met verschillende pathologieën in de structuur;
- Dode kiemcellen.
Alle vier soorten kiemcellen zijn altijd aanwezig in het lichaam van een man. Een correct sperma heeft een kop, nek, tussengedeelte en staart. Als een van deze parameters wordt gewijzigd, wordt verwezen naar het derde type geslachtscellen.
Voor volledige conceptie moet het sperma in voorwaartse richting bewegen. Zelfs als de cel de juiste vorm heeft, heeft deze mogelijk geen motorische activiteit of beweegt hij in een cirkel. Dergelijke cellen kunnen een eicel niet bevruchten en bevruchting is nauwelijks mogelijk.
In het lichaam van een gezonde man moeten verschillende soorten sperma in verschillende hoeveelheden aanwezig zijn. Sperma van het eerste type bij een gezonde man maakt 70% uit van het totale volume van het ejaculaat. Als deze hoeveelheid wordt verlaagd, neemt de vruchtbaarheid van de patiënt af.
Geslachtscellen van het tweede type mogen niet meer bedragen dan 40% van het totale aantal zaadcellen. Dit aantal omvat ook cellen van het derde type. Dood sperma kan niet meer dan 15% zijn.
Voorbereiding voor analyse
Een man moet zich van tevoren voorbereiden op een spermogram. Om dit te doen, moet hij de volgende regels in acht nemen:
- Seksuele rust;
- Goede voeding;
- Bezoek geen baden en sauna's;
- Persoonlijke hygiëne;
- Alcohol vermijden.
Een week voor de analyse moet de patiënt volledige seksuele rust in acht nemen. Dit is nodig om de levensduur van het sperma te bepalen. De gemiddelde levensduur van een kiemcel is 3-5 dagen.
Dit komt doordat sperma de eicel in het vrouwelijk lichaam niet direct kan bereiken. Hij blijft nog 2-3 dagen vitale activiteit behouden.
Als deze regel niet wordt gevolgd, zal het aantal dode zaadcellen aanzienlijk minder zijn. Deze analyse is niet informatief.
Een goede voeding is essentieel voor de aanmaak van gezonde en levensvatbare kiemcellen. Als een man vet en gefrituurd voedsel misbruikt, verliezen de cellen hun activiteit en sterven ze af.
Spermatozoa verdragen temperatuurveranderingen niet goed. Niet voor niets wordt het mannelijke scrotum uit de inwendige organen gehaald. Cellen sterven snel af bij blootstelling aan hitte of onderkoeling. Het bezoeken van baden of sauna's moet 5 dagen vóór het nemen van het spermogram worden gestopt.
Een man moet de regels voor persoonlijke hygiëne strikt volgen. Als er schade aan de penis is, kunnen pathogene micro-organismen het lichaam binnendringen zonder de huid tijdig te reinigen. Microben veroorzaken ontstekingen in de bekkenorganen en verslechteren de spermogrammetingen.
De geslachtscellen zijn erg gevoelig voor alcohol en nicotine. Alcoholische dranken veroorzaken massale sterfte van sperma en verkorten hun levensduur. De inname van alcohol moet 3-5 dagen voor de test worden gestopt.
Oorzaken van pathologie
Slechte indicatoren met een spermogram komen om verschillende redenen bij mannen voor. Er zijn een aantal factoren die de samenstelling van het sperma beïnvloeden:
- genetische ziekten;
- Onjuiste eetgewoonten;
- Lage fysieke activiteit;
- Chronische ziekten van de bekkenorganen;
- suikerziekte;
- Geslachtsziekten;
- Externe invloed.
Genetische ziekten leiden tot een slechte erfelijkheid. Als de oudere generatie problemen had met de conceptie, zullen de jongere leden van de familie een slecht aantal zaadcellen hebben. Behandeling van een dergelijke pathologie moet worden uitgevoerd onder toezicht van een geneticus.
Onjuiste eetgewoonten in de moderne wereld leiden tot een verslechtering van de algemene gezondheid van mannen. Geslachtscellen verliezen hun activiteit bij het eten van gefrituurd en vet voedsel, fastfood en alcohol.
Menselijke fysieke activiteit kan de spermogramgegevens aanzienlijk veranderen. Als een man een sedentaire levensstijl heeft, lang in een zittende positie blijft, dan is zijn bloedcirculatie verminderd.
Bloed stroomt niet meer in voldoende hoeveelheden naar de bekkenorganen. De prostaatklier heeft niet genoeg zuurstof en verliest zijn vermogen om de vereiste hoeveelheid gezond sperma te produceren.
De prestaties van een man gaan achteruit.
De gevaarlijkste voor het spermogram zijn ziekten van de bekkenorganen en diabetes mellitus. Pathologieën van ontstekingsorganen omvatten een verandering in de productie van geslachtscellen en hormonen. Bij dergelijke patiënten is impotentie een veel voorkomende diagnose.
Diabetes mellitus beïnvloedt pathologisch de toestand van het vaatstelsel van de perifere delen van het menselijk lichaam. De wanden van bloedvaten verliezen hun elasticiteit, worden dun en breekbaar.
Bloed stroomt niet meer in voldoende hoeveelheden en er treedt verslechtering op in het spermogram.
Externe factoren zijn afhankelijk van de levensomstandigheden van de man. De moderne wereld biedt een breed scala aan technologie. Computer- en mobiele straling is gevaarlijk voor de gezondheid van mannen. Veel mensen dragen mobiele telefoons in hun broekzakken.
Straling verspreidt zich naar de liesstreek. Onder invloed van schadelijke stralen verschijnen zaadcellen met een onregelmatige structuur in het lichaam. Dit is gevaarlijk voor de toekomstige generatie.
Een kind dat door zo'n cel wordt verwekt, kan een aantal genetische ziekten en gezondheidsproblemen hebben.
Welke pathologieën worden gedetecteerd?
Een slecht aantal zaadcellen kan om verschillende redenen ontstaan. Artsen detecteren de volgende veranderingen in sperma:
- Slecht sperma;
- De viscositeit van de ejaculaatsecretie;
- Het aantal cellen per ml vloeistof.
Als meer dan 50% van de pathogene kiemcellen in het volume van het ejaculaat wordt gezaaid, kan een man geen kind krijgen. Het vermogen om zwanger te worden wordt ook beïnvloed door de viscositeit van de ejaculaatsecretie.
Als de vloeistof een hoge dichtheid heeft, kan het sperma niet actief bewegen en sterft het snel in de baarmoederhals. Een te vloeibare toestand van de secretoire vloeistof is ook slecht.
Geslachtscellen in zo'n vloeistof zijn over een grote afstand verdeeld, het is voor hen moeilijk om de eicel te bereiken.
Artsen hechten bijzonder belang aan de pH van de sperma-index. De normale omgeving voor sperma is zout. Een vrouw heeft een verhoogde zure omgeving in de vagina. Als het geheim andere indicatoren heeft, zal de microflora van de baarmoeder de levensvatbaarheid van sperma nadelig beïnvloeden. In de geneeskunde bestaat er zoiets als "incompatibiliteit".
Bij dergelijke paren vindt de dood van geslachtscellen in de baarmoederhals plaats. De moderne geneeskunde heeft geleerd om met dit probleem om te gaan. Bij een vrouw wordt de ovulatieperiode ingesteld, wanneer het ei uit de eierstokken wordt vrijgegeven. Op dit moment wordt een vrouw geïnjecteerd met een speciaal medicijn dat de pH van haar microflora verandert.
Spermacellen gaan snel door de baarmoederhals, waardoor de kans op conceptie toeneemt.
Behandeling
Een slecht aantal zaadcellen is geen zin. De arts moet de redenen identificeren waardoor het aantal actieve spermacellen is afgenomen. Nadat het probleem is geïdentificeerd, krijgt de patiënt een behandeling voorgeschreven. Therapie voor een slecht spermogram omvat de volgende activiteiten:
- Behandeling met geneesmiddelen;
- Fysiologische impact;
- Goede voeding.
Medische behandeling wordt uitgevoerd onder strikt toezicht van een specialist. De arts kiest de behandeling afhankelijk van de redenen. Veel patiënten krijgen een gelijktijdige behandeling voorgeschreven.
Voor hem moet je medicijnen gebruiken zoals: "Spemoton", "Speman" en anderen. Deze preparaten zijn gebaseerd op plantaardige stoffen. De combinatie van dergelijke elementen leidt tot een verbetering van de spermatogenese bij een man.
De medicijnen moeten minimaal drie maanden worden ingenomen totdat een positief planningsresultaat is bereikt.
Lichamelijke activiteit moet worden begeleid door een sportcoach. Om de spermogrammetingen te verbeteren, is het noodzakelijk om de hartbelasting te verhogen. In dit geval wordt de hartslag van de patiënt gecontroleerd, die niet hoger mag zijn dan 150 slagen per minuut. Verhoogde fysieke activiteit helpt de bloedstroom in de bloedvaten te vergroten en verbetert de weefselvoeding.
De aandacht van de patiënt moet gericht zijn op voeding. In het geval van slechte tests, moet een man contact opnemen met een voedingsdeskundige die u zal helpen bij het kiezen van het juiste dieet. Bij een slecht spermogram wordt een man geadviseerd om op de volgende producten te letten:
- Diverse zeevruchten;
- Walnoten;
- Zuivel;
- Bijenteelt geschenken;
- Spinazie en peterselie.
Seafood is de leider in het aantal stoffen dat de analyseprestaties verbetert. Dit geldt vooral voor de oester. Het wordt al heel lang als natuurlijk afrodisiacum gebruikt. Als een man niet de mogelijkheid heeft om mosselen te kopen, kunnen ze worden vervangen door mosselen. De patiënt moet minimaal 100 g van het eindproduct consumeren.
Walnoten bevatten een stof die een natuurlijke vervanging is voor testosteron. Het helpt om de spermogrammetingen en mannelijke potentie aanzienlijk te verhogen. Veel artsen raden aan om noten met honing te consumeren. Zo'n mengsel vult het menselijk lichaam aan met de nodige vitamines en micro-elementen, helpt de hormonale niveaus te herstellen.
Experts van over de hele wereld besteden de laatste tijd veel aandacht aan het gebruik van spinazie en peterselie. Groenen zijn rijk aan natuurlijke antioxidanten en androgenen. Deze stoffen verhogen het testosterongehalte in het lichaam van een man. Testosteron beïnvloedt de productie van gezond sperma. Het aantal zaadcellen verbetert.
Als een man teleurstellende sperma-analyses heeft gekregen, moet hij niet wanhopen. Artsen zullen helpen de oorzaken van de ziekte te begrijpen en de noodzakelijke behandeling te selecteren.
Bron: http://DoktorSos.com/andrologija/fertilnost/ploxaya-spermogramma.html
Spermamorfologie - hoe de prestaties te verbeteren?
De analyse geeft de kleur van het sperma aan, de viscositeit, de vloeibaarheidstijd, de aanwezigheid van agglutinatie (adhesie) van het sperma. De gedetecteerde leukocyten en bacteriën worden ook aangegeven.
De kwalitatieve samenstelling, activiteit, morfologie van spermatozoa worden bepaald, die de kansen en mogelijkheden van een man om een eicel te bevruchten laten zien. Wanneer de indicatoren niet overeenkomen met normaal, worden veranderingen in de morfologie van het spermogram onthuld - een verbetering van de kwaliteit van het sperma is vereist.
Wat betekent een slecht spermogram?
Een spermogram wordt als slecht beschouwd, wat wijst op de ongeschiktheid van sperma voor bevruchting. Er kunnen veel redenen zijn: slechte spermamorfologie, verminderd ejaculaatvolume, lage beweeglijkheid of sperma-aggregatie.
Zelfs met afwijkingen in de spermamorfologie in de analyses, kan een man een vrouw bevruchten. Maar hoe slechter de resultaten, hoe minder kans op zwangerschap.
De belangrijkste indicatoren van het spermogram met hun normale waarden worden hieronder vermeld.
Laten we beginnen met een beschrijving van de fysieke kenmerken.
- Volume. De norm is een volume van 1,5 ml of meer na 3-5 dagen seksuele onthouding. Met een kleiner volume ejaculaat is het onwaarschijnlijk dat een kind zwanger wordt.
- Liquefactie tijd. Mag niet langer zijn dan 60 minuten. Als het langer duurt voordat het sperma vloeibaar wordt, duidt dit op prostaatdisfunctie.
- Viscositeit. De technicus pakt het sperma op met een stokje en kijkt hoe lang de draad gevormd wordt. Normaal - niet meer dan 2 cm. De standaard draadhoogte voor de meeste mannen is 0,5-1 cm.
- Zuurgraad (pH). Weinig informatieve indicator. Kan veranderen door ontstekingsprocessen, maar hangt ook af van voeding, lichamelijke activiteit en andere levensstijlkenmerken. De normale pH van het sperma is niet minder dan 7,2.
- Kleur en geur. Aangegeven in de decodering van het spermogram, maar hebben geen klinische betekenis. Het effect van de kleur of geur van het sperma op de mannelijke vruchtbaarheid is niet vastgesteld.
Spermamorfologie wordt in dit stadium niet onderzocht. Vervolgens onderzoekt de laboratoriumassistent het sperma onder een microscoop. Dit is een van de belangrijkste fasen van het onderzoek. Hij geeft de meeste informatie over wat de morfologie van het sperma is.
De belangrijkste indicatoren die worden bepaald:
- de concentratie van sperma in een milliliter ejaculaat is normaal gesproken minimaal 15 miljoen / ml;
- totaal aantal zaadcellen - van 40 miljoen;
- levensvatbaarheid (percentage levend sperma) - niet minder dan 58%;
- agglutinatie - afwezig (indien aanwezig, worden ook het gebied en de mate van agglutinatie aangegeven);
- sperma-aggregatie - afwezig;
- spermatogenesecellen (onrijpe spermatozoa) - van 2 tot 4%;
- leukocyten - tot 1 miljoen / ml is toegestaan, alles wat meer spreekt over actieve ontsteking;
- macrofagen (een soort witte bloedcel) - nee;
- amyloïde lichamen - nee;
- erytrocyten (geven aan dat er bloed in het sperma is gekomen) - nee;
- lecithinekorrels - veel.
In dit stadium kunt u enkele veranderingen in de morfologie van het sperma opmerken, bijvoorbeeld een dubbele staart of een abnormaal gevormd acrosoom. Maar het is het beste om de morfologie van het sperma te bestuderen na het kleuren van het uitstrijkje.
Ook beoordeelt de arts de beweeglijkheid van het sperma.
Volgens deze indicator zijn ze onderverdeeld in 4 categorieën, aangeduid met letters van het Latijnse alfabet:
- A - met een snelle voorwaartse beweging.
- B - met een langzame voorwaartse beweging.
- C - zonder translatiebeweging (op zijn plaats bewegen).
- D - immobiele mannelijke voortplantingscellen.
Normaal gesproken moet het aantal zaadcellen in categorie A 32% of meer zijn, categorie A + B - vanaf 40%. De categorieën C en D worden ook als percentage aangegeven. Ze zijn niet in staat om eieren te bevruchten, dus hoe minder dergelijke zaadcellen, hoe beter.
Spermamorfologie wordt ook bepaald. Het percentage morfologisch normale vormen moet 4% of meer zijn. Om de morfologie van spermatozoa te bestuderen, wordt ook de Kruger-methode gebruikt.
In aanwezigheid van slechte morfologie, pathologische vormen, is het percentage spermatozoa met pathologie van het hoofd, flagellum, nek en sperma met een cytoplasmatische druppel aangegeven. Om de kwaliteit van sperma te verbeteren, moet u weten welke specifieke indicatoren worden geschonden en om welke reden.
Bron: https://altravita-ivf.ru/stati/167-chto-delat-esli-plokhaya-spermogramma.html



