Churg-Strauss-syndroom: wat is het, symptomen, behandeling, prognose?
Inhoud
- Wat is het Churg-Strauss-syndroom?
- Tekenen en symptomen
- Oorzaken en risicofactoren
- Getroffen populaties
- Gelijkaardig in symptomen van de aandoening
- Diagnostiek
- Standaard behandelingen
- Voorspelling
Wat is het Churg-Strauss-syndroom?
Churg-Strauss-syndroom (of Cherja–Strauss, ook wel genoemd eosinofiele granulomatose met polyangiitis) Is een zeldzame ziekte die meerdere orgaansystemen kan aantasten, vooral de longen. De ziekte wordt gekenmerkt door een abnormale ophoping van bepaalde witte bloedcellen (hypereosinofilie) in het bloed en de weefsels, ontsteking van de bloedvaten (vasculitis) en de ontwikkeling van inflammatoire nodulaire laesies die granulomen worden genoemd (granulomatose). De meeste getroffen mensen zijn allergisch. Bovendien gaan astma en andere geassocieerde longafwijkingen (bijv. longinfiltraten) vaak vooraf aan de ontwikkeling van gegeneraliseerde (systemische) symptomen en tekenen waargenomen bij het syndroom van Churg-Strauss, na 6 maanden of 2 tientallen jaren. Astma, een chronische luchtwegaandoening, wordt gekenmerkt door ontsteking en vernauwing van de luchtwegen van de longen, waardoor ademhalingsmoeilijkheden ontstaan (
kortademigheid), hoesten, piepend geluid bij ademhalen (piepende ademhaling) en/of andere symptomen en bevindingen.Niet-specifieke kenmerken geassocieerd met eosinofiele granulomatose met polyangiitis omvatten meestal: griep symptomenzoals koorts, een algemeen gevoel van zwakte en vermoeidheid (malaise), verlies van eetlust (anorexia), gewichtsverlies en spierpijn (myalgie). Aanvullende symptomen en tekenen kunnen verschillen, afhankelijk van het specifieke getroffen orgaansysteem. Zenuwen buiten het centrale zenuwstelsel (perifere zenuwen), de nieren of het maagdarmkanaal worden vaak aangetast. Zonder de juiste behandeling kunnen ernstige orgaanschade en mogelijk levensbedreigende complicaties optreden. Hoewel de exacte oorzaak van het syndroom van Churg-Strauss onbekend is, wijzen veel onderzoekers erop dat het onvoldoende functioneren van het immuunsysteem een belangrijke rol speelt.
Tekenen en symptomen

Omdat meerdere orgaansystemen mogelijk kunnen worden aangetast, variëren de specifieke symptomen van het Churg-Strauss-syndroom sterk van geval tot geval. De aandoening is verdeeld in drie verschillende fasen - prodromaal, eosinofiel en vasculitisch. Deze fasen kunnen al dan niet opeenvolgend plaatsvinden. Sommige patiënten zullen niet alle drie de fasen ontwikkelen. Met de juiste behandeling kan eosinofiele granulomatose met polyangiitis met succes worden behandeld. Zonder behandeling kan de ziekte voortschrijden en levensbedreigende complicaties veroorzaken.
- Prodromale fase.
De prodromale (of allergische) fase wordt gekenmerkt door verschillende allergische reacties en gaat meestal vooraf aan de andere eerste fasen van het Churg-Strauss-syndroom. Patiënten kunnen zich ontwikkelen astma laat optreden, inclusief hoesten, piepende ademhaling en kortademigheid (kortademigheid). Bij mensen met astma kan de aandoening erger worden. Sommige getroffen mensen ontwikkelen hooikoorts (allergische rhinitis) Is een veel voorkomende aandoening waarbij allergische ontsteking van het neusslijmvlies een loopneus, niezen, jeuk en verstopte neus veroorzaakt. Hooikoorts kan een chronisch terugkerende aandoening zijn. In sommige gevallen kunnen zich herhaalde episodes van sinusontsteking voordoen (sinusitis). Sinusitis kan gezichtspijn veroorzaken. Chronische neusontsteking kan kleine, goedaardige gezwellen (poliepen [ook wel polyposis genoemd]) in de neus veroorzaken. De prodromale fase kan van maanden tot vele jaren duren. Ademhalingssymptomen zijn meestal de eerste tekenen van het syndroom van Churg-Strauss en kunnen voorafgaan aan de ontwikkeling van: vasculitis binnen zes maanden of twee decennia.
- Eosinofiele fase.
De eosinofiele fase van het syndroom wordt gekenmerkt door de ophoping van eosinofielen in verschillende weefsels van het lichaam. Eosinofielen zijn een speciaal type witte bloedcellen. De exacte rol van eosinofielen in het lichaam is onbekend, maar ze worden vaak geproduceerd als reactie op allergieën. Mensen met eosinofiele granulomatose met polyangiitis produceren abnormaal hoge aantallen eosinofielen (hypereosinofilie), die zich kan ophopen in verschillende weefsels van het lichaam, met name de longen, het maagdarmkanaal en huid.
- Vasculitische fase.
De derde fase van het syndroom, bekend als de vasculitische fase, wordt gekenmerkt door wijdverbreide ontsteking van verschillende bloedvaten in het lichaam (vasculitis). Chronische vasculitis kan de aangetaste bloedvaten vernauwen, waardoor de bloedstroom naar verschillende organen in het lichaam wordt geblokkeerd of vertraagd. Bovendien kunnen ontstoken bloedvaten dun en breekbaar worden, mogelijk scheuren en bloeden in het omliggende weefsel, of bloedvaten kunnen uitrekken of uitpuilen (aneurysma).
Zoals hierboven vermeld, variëren de symptomen van het Churg-Strauss-syndroom sterk in manifestatie, ernst, duur en aanvang. Aangezien verschillende orgaansystemen bij verschillende mensen worden aangetast, zullen niet alle hieronder beschreven symptomen in alle gevallen optreden.
Lees ook:Juveniele reumatoïde artritis bij kinderen: oorzaken, symptomen, methoden van diagnose en behandeling, prognose voor de toekomst
De symptomen van het Churg-Strauss-syndroom verschillen afhankelijk van de betrokken orgaansystemen. Voor de meeste mensen ontwikkelen astma-achtige symptomen (hierboven besproken) zich meestal voordat andere symptomen optreden. In sommige gevallen ontwikkelen zich echter symptomen van vasculitis vóór ademhalingssymptomen.
Mensen met eosinofiele granulomatose met polyangiitis ontwikkelen vaak niet-specifieke symptomen die kunnen worden geassocieerd met een verscheidenheid aan medische aandoeningen, waaronder:
- vermoeidheid;
- koorts;
- gewichtsverlies;
- Nacht zweet;
- buikpijn;
- hoesten;
- gewrichtspijn (artralgie);
- spierpijn (myalgie);
- en een algemeen gevoel van onwel zijn.
Gezwollen lymfeklieren en algemene zwakte zijn ook gemeld. Ook infecties van het binnenoor met ophoping van vocht (sereuze middenoorontsteking) die gehoorverlies kan veroorzaken. Het vochtige vlies dat het oppervlak van de oogleden bedekt (conjunctiva) kan ook ontstoken zijn (conjunctivitis).
Neurologische symptomen komen vaak voor en treffen ongeveer 78 procent van de patiënten. Een aandoening genaamd mononeuritis multiplex kan optreden, waarbij twee of meer zenuwen in specifieke gebieden van het perifere zenuwstelsel worden aangetast. Het perifere zenuwstelsel verwijst naar zenuwen buiten het centrale zenuwstelsel (bijvoorbeeld de hersenen en het ruggenmerg). De bijbehorende symptomen zijn afhankelijk van de specifieke aangetaste zenuwen. Een veel voorkomend symptoom is pijn, tintelingen of gevoelloosheid en uiteindelijk zwakte en spierverlies in de armen en benen (ledematen). Het kan ook meerdere zenuwen in hetzelfde deel van het lichaam aantasten (polyneuropathie). Indien onbehandeld, kunnen zich ernstige neurologische complicaties ontwikkelen, waaronder bloedingen in de hersenen of een gebrek aan bloedstroom in de hersenen (hartinfarct).
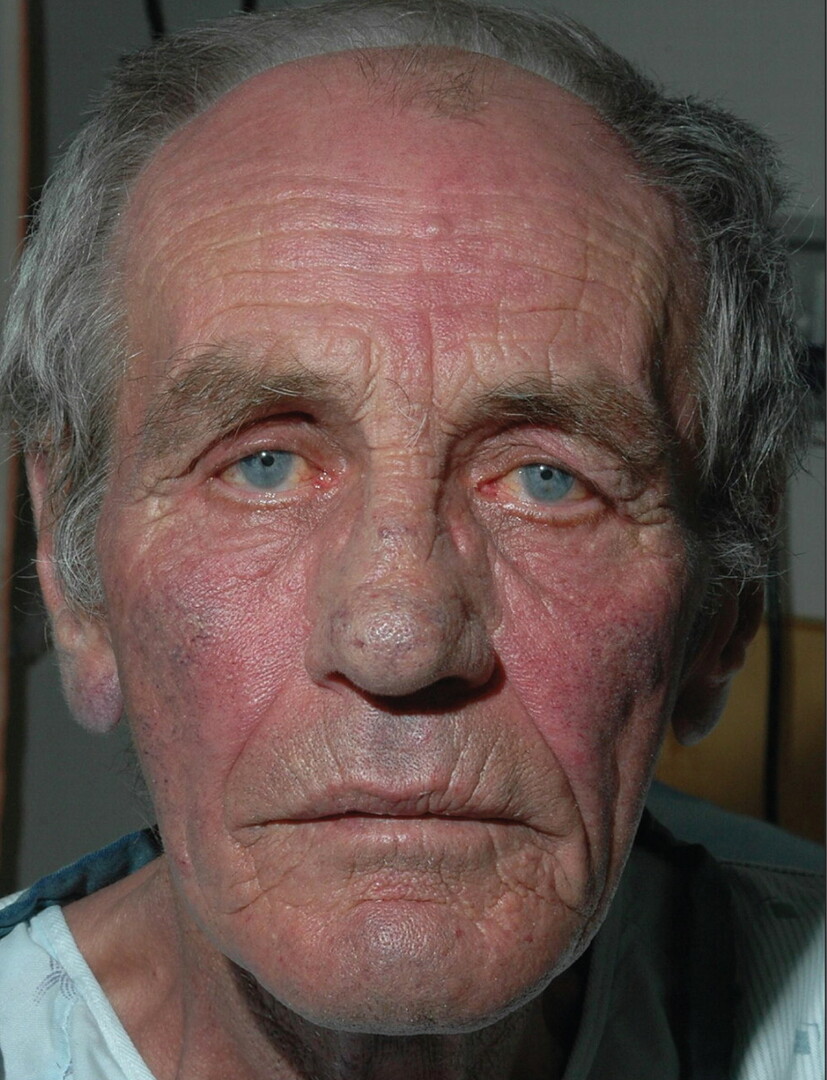
Ongeveer de helft van de patiënten ontwikkelt huidafwijkingen die worden veroorzaakt door de ophoping van eosinofielen in de huidweefsels. Symptomen kunnen zijn: de ontwikkeling van paarse huidlaesies als gevolg van bloeding (bloeding) in het weefsel onder de huid (purpura), netelroos (netelroos) en kleine bultjes (knobbeltjes), vooral op de ellebogen. Verwonding van het maagdarmkanaal veroorzaakt buikpijn, misselijkheid, braken, diarree, bloed in ontlasting en ontsteking van het slijmvlies van de dikke darm (colitis).
Mensen met het syndroom kunnen zich ontwikkelen hart-en vaatziekteninclusief ontsteking van de fibreuze zak (pericardium) rond het hart (pericarditis), ontsteking van de spierwand (myocard) van het hart (myocarditis),hartfalen en misschien, hartaanval (myocardinfarct). Symptomen die verband houden met hartaandoeningen zijn onder meer:
- vermoeidheid;
- kortademigheid;
- onregelmatige hartslag;
- pijn op de borst;
- afleveringen van flauwvallen.
Hartafwijkingen kunnen worden veroorzaakt door ontsteking van de bloedvaten (vasculitis) en de ontwikkeling van inflammatoire nodulaire laesies (granulomen) in de weefsels van het hart.
In sommige gevallen kunnen de nieren worden aangetast, wat uiteindelijk leidt tot: glomerulonefritis, een aandoening die wordt gekenmerkt door ontsteking en degeneratie van kleine clusters van bloedvaten (haarvaten), de glomeruli genaamd, die het bloed filteren terwijl het er doorheen gaat nieren. Glomerulonefritis verslechtert het vermogen om afvalstoffen en vloeistoffen uit het lichaam te verwijderen, die zich vervolgens ophopen in de bloedbaan. Hoewel dit uiterst zeldzaam is bij mensen met het syndroom van Churg-Strauss, kan het levensbedreigend zijn nierfalen.
Oorzaken en risicofactoren
De exacte oorzaak van het Churg-Strauss-syndroom is onbekend. De meeste onderzoekers zijn van mening dat verschillende factoren (bijv. omgevingsfactoren, immunologische en genetische) een rol spelen bij de ontwikkeling van de aandoening. Het syndroom is geclassificeerd als: auto immuunziekte. Auto-immuunziekten treden op wanneer de natuurlijke afweer van het lichaam tegen "vreemde" of binnendringende organismen om onbekende redenen gezond weefsel begint aan te vallen. Onderzoekers weten niet wat een abnormale immuunrespons triggert of "triggert" bij mensen met het Churg-Strauss-syndroom.
Ongeveer 39 tot 59% van de patiënten heeft detecteerbare niveaus van antineutrofiele cytoplasmatische antilichamen (ANCA). ANCA is ook vastgesteld bij geassocieerde bloedvataandoeningen (vasculitis), waaronder: Wegener's granulomatose. De exacte rol van deze antilichamen bij de ontwikkeling van het Churg-Strauss-syndroom is onbekend.
Symptomen van de ziekte worden veroorzaakt door abnormale ophoping van grote hoeveelheden antilichamen; Een verhoogd aantal van bepaalde witte bloedcellen (eosinofilie), wat wijst op een ontstekings- of allergische reactie; ontsteking van aderen, haarvaten, kleine en middelgrote slagaders; en de ontwikkeling van inflammatoire nodulaire laesies (granulomatose) in bepaalde weefsels en bloedvatwanden. Hoewel meestal de longen worden aangetast, kunnen meerdere systemen mogelijk worden aangetast. organen, waaronder de huid, het hart en de zenuwen buiten de hersenen en het ruggenmerg (perifere zenuw) systeem).
Lees ook:Myositis: symptomen en behandeling (zalven, medicijnen)
In sommige gevallen is het syndroom van Churg-Strauss in verband gebracht met het gebruik van zafirlukast (Akolat), een niet-steroïde geneesmiddel die in 1996 werd goedgekeurd als een therapie voor de preventie en behandeling van astma bij personen van 12 jaar en ouder en ouder. In juli 1997 publiceerde de FDA: medisch rapport dat 6 mensen met astma het syndroom van Churg-Strauss ontwikkelden tijdens het gebruik van zafirlukasta. In alle gemelde gevallen werd de behandeling met steroïden voor astma stopgezet of geleidelijk afgebouwd tijdens de behandeling met zafirlukast. Volgens onderzoek zijn de gegevens niet duidelijk dat het gebruik van zafirlukast deze aandoening heeft veroorzaakt. Bovendien mogen patiënten die astmamedicatie gebruiken niet stoppen met de therapie zonder hun arts te raadplegen.
Zafirlukast behoort tot een klasse geneesmiddelen die bekend staat als leukotrieenantagonisten. Leukotriënen, die van nature voorkomen in bepaalde witte bloedcellen (leukocyten), veroorzaken ontstekings- of allergische reacties en wordt verondersteld een rol te spelen bij het optreden van bepaalde allergieën en astma. Leukotrieenantagonisten, ook bekend als antileukotriënen, zijn geneesmiddelen die de werking van leukotriënen blokkeren. Er zijn verschillende meldingen in de medische literatuur dat therapie met montelukast, een andere leukotrieenantagonist, in verband is gebracht met de ontwikkeling van het syndroom van Cherg-Strauss. In veel van deze gevallen zijn onderzoekers nu van mening dat de langzame stopzetting van de behandeling met steroïden heeft onthuld: bestaande maar niet-gediagnosticeerde gevallen van het syndroom van Churg-Strauss en dat de aandoening zich niet heeft ontwikkeld als gevolg van: medicijnen. Het exacte verband, indien aanwezig, tussen het syndroom en leukotrieenantagonisten is echter onbekend.
Getroffen populaties
Eosinofiele granulomatose met polyangiitis treft mannen en vrouwen in gelijke aantallen, hoewel sommige rapporten suggereren dat mannen vaker kunnen worden getroffen. De ziekte kan mensen van bijna elke leeftijd treffen en varieert van 15 tot 70 jaar oud. De meeste gevallen komen voor bij mensen tussen de 30-50 jaar. De geschatte gemiddelde jaarlijkse incidentie is 2,4 mensen per miljoen. Sommige onderzoekers zijn van mening dat de ziekte wordt onderschat, waardoor het moeilijk is om de werkelijke frequentie in de algemene bevolking te bepalen.
Gelijkaardig in symptomen van de aandoening
Symptomen van de volgende aandoeningen kunnen vergelijkbaar zijn met die van het Churg-Strauss-syndroom. Vergelijkingen kunnen nuttig zijn voor differentiële diagnose.
- Wegener's granulomatose Is een zeldzame ziekte die wordt gekenmerkt door een ontsteking van de bloedvaten (vasculitis) die verschillende orgaansystemen in het lichaam aantast, meestal de luchtwegen en de nieren. Symptomen kunnen zijn: ulceratie van de neusslijmvliezen met secundaire bacteriële infectie, aanhoudend loopneus, sinuspijn en een chronische middenoorontsteking (otitis media), mogelijk leidend tot: gehoorverlies. In sommige gevallen kunnen nierafwijkingen leiden tot nierfalen, een ernstige complicatie. Als de longen zijn aangetast, hoesten, bloed ophoesten (bloedspuwing) en ontsteking van het dunne membraan dat de longen van buiten en van binnen bekleedt. De exacte oorzaak van Wegener's granulomatose is onbekend.
- Polyarteritis nodosa, een zeldzame multisysteemziekte die zich gewoonlijk manifesteert tussen de leeftijd van 40 en 50 jaar, wordt gekenmerkt door wijdverbreide ontsteking, verzwakking en degeneratie van kleine tot middelgrote slagaders. Bloedvaten in elk orgaan of orgaansysteem kunnen worden aangetast, inclusief slagaders die de nieren, het hart, de darmen, het zenuwstelsel en/of de skeletspieren van bloed voorzien. Schade aan de aangetaste slagaders kan leiden tot een abnormale verhoging van de bloeddruk (hypertensie), "zwelling" (aneurysma) van de slagaderwand, bloedstolsels (trombose), belemmerde bloedtoevoer naar bepaalde weefsels en/of weefselbeschadiging en -verlies (necrose) bij bepaalde aangetaste percelen. In veel gevallen ervaren de getroffenen gewichtsverlies, koorts, algemene gezondheidsproblemen (malaise), vermoeidheid, zwakte, hoofdpijn, spierpijn (myalgie) en/of buikpijn. Aanvullende symptomen en bevindingen zijn vaak aanwezig, afhankelijk van het aangetaste deel van het lichaam. Hoewel de exacte oorzaak van polyarteritis nodosa niet bekend is, vermoeden veel onderzoekers dat de ziekte wordt veroorzaakt door een stoornis van het immuunsysteem van het lichaam.
- Guillain-Barré-syndroom (GBS) is een zeldzame, snel progressieve ziekte die bestaat uit zenuwontsteking (polyneuritis) en meestal spierzwakte, wat vaak resulteert in openlijke verlamming. Hoewel de exacte oorzaak van GBS onbekend is, gaat in ongeveer de helft van de gevallen een virale infectie of infectie van de luchtwegen vooraf aan het begin van het syndroom. Dit leidde tot de theorie dat GBS een auto-immuunziekte kan zijn (veroorzaakt door het eigen immuunsysteem van het lichaam). Schade aan de omhulling van zenuwcellen (myeline) en zenuwaxonen (uitzetting van de zenuwcel die impulsen van het zenuwcellichaam geleidt) leidt tot een vertraging in de overdracht van het zenuwsignaal. Overeenkomstige zwakte treedt op in spieren die worden gevoed of geïnnerveerd door beschadigde zenuwen. De volgende varianten van GBS worden onderscheiden (acute inflammatoire neuropathie of acute inflammatoire demyeliniserende polyradiculoneuropathie): Miller-Fisher-syndroom, acute motor-sensorische axonale polyneuropathie, chronische inflammatoire polyneuropathie (chronische inflammatoire demyeliniserende polyradiculoneuropathie; ook wel chronische recidiverende inflammatoire polyneuropathie genoemd) en chronische geleidingsblokkeringspolyneuropathie.
Lees ook:Syndroom (ziekte) Mikulich
Een verscheidenheid aan aanvullende aandoeningen kan soortgelijke manifestaties hebben (bijv. eosinofilie, longinfiltraten, vasculitis) als het syndroom van Churg-Strauss. Deze aandoeningen omvatten allergische bronchopulmonale aspergillose, acute eosinofiele pneumonie, hypereosinofiel syndroom, microscopische angiitis, sommige kwaadaardige neoplasmata en sommige schimmel- of bacteriële infecties. Sommige geneesmiddelreacties kunnen een klinisch beeld veroorzaken dat vergelijkbaar is met dat waargenomen bij het syndroom.
Diagnostiek
De diagnose van het Churg-Strauss-syndroom kan worden vermoed op basis van zorgvuldig klinisch onderzoek, kenmerkende fysieke bevindingen en gespecialiseerde tests. In 1990 stelde het American College of Rheumatology de diagnostische criteria voor het syndroom vast. Een persoon wordt geclassificeerd als lijdend aan het Churg-Strauss-syndroom in plaats van aan een andere vorm van vasculitis als vier van de volgende zes symptomen worden geïdentificeerd:
- astma;
- eosinofilie (gedefinieerd als meer dan 10 procent in circulerend bloed);
- mono- of polyneuropathie;
- niet-gefixeerde longinfiltraten;
- anomalie van de neusbijholten;
- extravasculaire eosinofilie.
Diagnostische procedures die kunnen worden gebruikt om een diagnose te stellen omvatten chirurgische verwijdering (biopsie) en microscopisch onderzoek van kleine monsters van longweefsel die ontsteking van bloedvaten en andere verwante aantoont veranderingen. Röntgenfoto's van de borstkas en andere gespecialiseerde beeldvormende technieken zoals computertomografie (CT)-scans onthullen gewoonlijk afwijkingen in de longen (bijv. longinfiltraten). Tijdens computertomografie worden een computer en röntgenstralen gebruikt om een film te maken die dwarsdoorsnedebeelden van de weefselstructuur van een orgaan toont. Daarnaast kunnen laboratoriumtests worden uitgevoerd, waaronder tests die verhoogde het niveau van bepaalde leukocyten (eosinofielen) en suggereren bovendien de aanwezigheid van een inflammatoire Verwerken.
Standaard behandelingen
De meeste mensen met het syndroom van Churg-Strauss worden eerst behandeld corticosteroïden, zoals prednison of methylprednison, die de activiteit van het immuunsysteem onderdrukken (immunosuppressief werken) en ontstekingen verminderen. Doorgaans krijgen patiënten eerst hoge doses corticosteroïden en daarna langzaam (geleidelijk) de dosis afbouwen naarmate de toestand verbetert. Veel patiënten hebben alleen corticosteroïden nodig om symptoomremissie te bereiken (monotherapie).
Als mensen niet alleen reageren op therapie met steroïden, of als ze een geavanceerde medische aandoening hebben (zoals een nier- of neurologische aandoening), kunnen ze behandeling nodig hebben met geneesmiddelen die de groei en verspreiding (proliferatie) van bepaalde cellen remmen (cytotoxische geneesmiddelen), zoals cyclofosfamide of azathioprine. In sommige gevallen kunnen andere behandelingen worden aanbevolen.
Nukala (mepolizumab) werd in 2017 goedgekeurd door de Food and Drug Administration producten en geneesmiddelen voor de behandeling van volwassen patiënten met eosinofiele granulomatose met polyangiitis.
Voorspelling
Over het algemeen is de 5-jaarsoverleving voor eosinofiele granulomatose met polyangiitis zonder behandeling ongeveer 25%. Bij behandeling is de 1-jaarsoverleving 90% en de 5-jaarsoverleving 62%.
De belangrijkste oorzaken van morbiditeit en mortaliteit bij de ziekte zijn: myocarditis en myocardinfarctsecundair aan coronaire arteritis. Andere doodsoorzaken die verband houden met het Churg-Strauss-syndroom zijn de volgende:
- nierfalen;
- hersenbloeding;
- maagbloeding;
- astmatische status.